Tratamiento de la presión arterial: Inderal 10mg, 20mg, 40mg, 80mg Propranolol Uso, efectos secundarios, resistencia y dosis. Precio en farmacia online. Medicamentos genericos sin receta.
¿Qué es Inderal y cómo se usa?
Inderal 20 mg es un medicamento recetado que se usa para tratar los síntomas de presión arterial alta (hipertensión), migraña, dolor de pecho (angina), trastornos del ritmo cardíaco y otras afecciones circulatorias, como preventivo de ataques cardíacos y para reducir las migrañas. Inderal 20 mg se puede usar solo o con otros medicamentos.
Inderal pertenece a una clase de medicamentos llamados antiarrítmicos, II, bloqueadores beta, no selectivos, agentes antianginosos, agentes antimigrañosos.
¿Cuáles son los posibles efectos secundarios de Inderal?
Inderal puede causar efectos secundarios graves que incluyen:
- latidos cardíacos lentos o irregulares,
- aturdimiento,
- sibilancias,
- dificultad para respirar,
- dificultad para respirar,
- hinchazón,
- rápido aumento de peso,
- debilidad repentina,
- problemas de la vista,
- pérdida de coordinación (especialmente en un niño con hemangioma en la cara o la cabeza),
- sensación de frío en las manos y los pies,
- depresión,
- confusión,
- alucinaciones,
- náuseas,
- dolor de estómago superior,
- Comezón,
- sensación de cansancio,
- pérdida de apetito,
- orina oscura,
- heces de color arcilla,
- coloración amarillenta de la piel o los ojos (ictericia),
- dolor de cabeza,
- hambre,
- debilidad,
- transpiración,
- irritabilidad,
- mareo,
- frecuencia cardíaca rápida,
- sintiéndose nervioso,
- piel pálida,
- piel azul o morada,
- agitación,
- llorando,
- sin ganas de comer,
- siento frio,
- somnolencia,
- respiración débil o superficial,
- ataques (convulsiones),
- pérdida de consciencia,
- fiebre,
- dolor de garganta,
- hinchazón en la cara o la lengua,
- ardiendo en tus ojos, y
- dolor en la piel seguido de una erupción cutánea roja o morada que se extiende y causa ampollas y descamación
Obtenga ayuda médica de inmediato si tiene alguno de los síntomas mencionados anteriormente.
Los efectos secundarios más comunes de Inderal 10 mg incluyen:
- náuseas,
- vómitos,
- Diarrea,
- estreñimiento,
- calambres en el estómago,
- disminución del deseo sexual,
- impotencia,
- dificultad para tener un orgasmo,
- problemas para dormir (insomnio), y
- sensación de cansancio
Informe al médico si tiene algún efecto secundario que le moleste o que no desaparezca.
Estos no son todos los posibles efectos secundarios de Inderal. Para obtener más información, consulte a su médico o farmacéutico.
Llame a su médico para obtener asesoramiento médico sobre los efectos secundarios. Puede informar los efectos secundarios a la FDA al 1-800-FDA-1088.
La etiqueta de este producto puede haber sido revisada después de que este inserto se haya utilizado en la producción. Para obtener más información sobre el producto y el prospecto actual, visite www.wyeth.com o llame sin cargo a nuestro departamento de comunicaciones médicas al 1-888-383-1733
DESCRIPCIÓN
Inderal® (clorhidrato de propranolol) es un agente bloqueador del receptor beta-adrenérgico sintético descrito químicamente como 2-Propanol, 1-[(1-metiletil)amino]-3-(1-naftaleniloxi)-, clorhidrato,(±)-. Sus fórmulas moleculares y estructurales son:
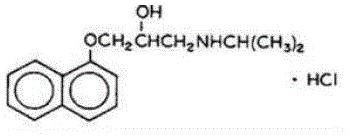
El clorhidrato de propranolol es un sólido cristalino, blanco y estable que es fácilmente soluble en agua y etanol. Su peso molecular es 295,80.
Inderal (propranolol) está disponible en tabletas de 10 mg, 20 mg, 40 mg, 60 mg y 80 mg para administración oral.
Los ingredientes inactivos contenidos en las tabletas de Inderal (propranolol) son: lactosa, estearato de magnesio, celulosa microcristalina y ácido esteárico. Además, las tabletas de 10 mg y 80 mg de Inderal (propranolol) contienen FD&C Yellow No. 6 y D&C Yellow No. 10; Las tabletas de 20 mg de Inderal (propranolol) contienen FD&C Blue No. 1; Las tabletas de 40 mg de Inderal (propranolol) contienen FD&C Blue No. 1, FD&C Yellow No. 6 y D&C Yellow No. 10; Las tabletas de 60 mg de Inderal (propranolol) contienen D&C Red No. 30.
INDICACIONES
Hipertensión
Inderal está indicado en el tratamiento de la hipertensión. Puede usarse solo o en combinación con otros agentes antihipertensivos, particularmente un diurético tiazídico. Inderal 40mg no está indicado en el manejo de emergencias hipertensivas.
Angina de pecho por aterosclerosis coronaria
Inderal está indicado para disminuir la frecuencia de la angina y aumentar la tolerancia al ejercicio en pacientes con angina de pecho.
Fibrilación auricular
Inderal 10 mg está indicado para controlar la frecuencia ventricular en pacientes con fibrilación auricular y respuesta ventricular rápida.
Infarto de miocardio
Inderal 40 mg está indicado para reducir la mortalidad cardiovascular en pacientes que han sobrevivido a la fase aguda del infarto de miocardio y están clínicamente estables.
Migraña
Inderal está indicado para la profilaxis de la migraña común. No se ha establecido la eficacia del propranolol en el tratamiento de un ataque de migraña que ha comenzado, y el propranolol no está indicado para tal uso.
Temblor esencial
Inderal 40 mg está indicado en el tratamiento del temblor esencial familiar o hereditario. El temblor familiar o esencial consiste en movimientos involuntarios, rítmicos y oscilatorios, generalmente limitados a las extremidades superiores. Está ausente en reposo, pero ocurre cuando la extremidad se mantiene en una postura o posición fija contra la gravedad y durante el movimiento activo. Inderal 20 mg provoca una reducción en la amplitud del temblor, pero no en la frecuencia del temblor. Inderal 20 mg no está indicado para el tratamiento del temblor asociado con el parkinsonismo.
Estenosis subaórtica hipertrófica
Inderal 20mg mejora la clase funcional NYHA en pacientes sintomáticos con estenosis subaórtica hipertrófica.
Feocromocitoma
Inderal está indicado como complemento del bloqueo alfa-adrenérgico para controlar la presión arterial y reducir los síntomas de los tumores secretores de catecolaminas.
DOSIFICACIÓN Y ADMINISTRACIÓN
General
Debido a la biodisponibilidad variable del propranolol, la dosis debe individualizarse según la respuesta.
Hipertensión
La dosis inicial habitual es de 40 mg de Inderal 10 mg dos veces al día, ya sea que se use solo o se agregue a un diurético. La dosis puede aumentarse gradualmente hasta lograr un control adecuado de la presión arterial. La dosis habitual de mantenimiento es de 120 mg a 240 mg por día. En algunos casos puede ser necesaria una dosis de 640 mg al día. El tiempo necesario para una respuesta antihipertensiva completa a una dosis determinada es variable y puede oscilar entre unos pocos días y varias semanas.
Si bien la dosificación dos veces al día es eficaz y puede mantener una reducción de la presión arterial a lo largo del día, algunos pacientes, especialmente cuando se usan dosis más bajas, pueden experimentar un ligero aumento de la presión arterial hacia el final del intervalo de dosificación de 12 horas. Esto se puede evaluar midiendo la presión arterial cerca del final del intervalo de dosificación para determinar si se mantiene un control satisfactorio durante todo el día. Si el control no es adecuado, una dosis mayor o una terapia de 3 veces al día pueden lograr un mejor control.
Angina de pecho
Se ha demostrado que las dosis diarias totales de 80 mg a 320 mg de Inderal 40 mg, cuando se administran por vía oral, dos veces al día, tres veces al día o cuatro veces al día, aumentan la tolerancia al ejercicio y reducen los cambios isquémicos en el ECG. Si se va a suspender el tratamiento, reduzca la dosis gradualmente durante un período de varias semanas. (Ver ADVERTENCIAS .)
Fibrilación auricular
La dosis recomendada es de 10 mg a 30 mg de Inderal tres o cuatro veces al día antes de las comidas y al acostarse.
Infarto de miocardio
En el Beta-Blocker Heart Attack Trial (BHAT), la dosis inicial fue de 40 mg tres veces al día, con ajuste después de 1 mes a 60 mg a 80 mg tres veces al día según la tolerancia. La dosis diaria recomendada es de 180 mg a 240 mg de Inderal por día en dosis divididas. Aunque se usó un régimen tres veces al día en el BHAT y un régimen cuatro veces al día en el ensayo multicéntrico noruego, existe una base razonable para el uso de tres veces al día o dos veces al día. régimen (ver Farmacodinámica y efectos clínicos ). No se ha establecido la eficacia y seguridad de dosis diarias superiores a 240 mg para la prevención de la mortalidad cardíaca. Sin embargo, es posible que se necesiten dosis más altas para tratar de manera efectiva enfermedades coexistentes como la angina o la hipertensión (ver arriba).
Migraña
La dosis inicial es de 80 mg de Inderal 40 mg diarios en dosis divididas. El rango de dosis efectiva habitual es de 160 mg a 240 mg por día. La dosis puede aumentarse gradualmente para lograr una profilaxis óptima de la migraña. Si no se obtiene una respuesta satisfactoria dentro de las cuatro a seis semanas después de alcanzar la dosis máxima, se debe interrumpir el tratamiento con Inderal 10 mg. Puede ser recomendable retirar el medicamento gradualmente durante un período de varias semanas.
Temblor esencial
La dosis inicial es de 40 mg de Inderal 40 mg dos veces al día. La reducción óptima del temblor esencial generalmente se logra con una dosis de 120 mg por día. Ocasionalmente, puede ser necesario administrar de 240 mg a 320 mg al día.
Estenosis subaórtica hipertrófica
La dosis habitual es de 20 mg a 40 mg de Inderal 80 mg tres o cuatro veces al día antes de las comidas y al acostarse.
Feocromocitoma
La dosis habitual es de 60 mg de Inderal, 80 mg diarios en dosis divididas durante tres días antes de la cirugía como terapia adyuvante al bloqueo alfa-adrenérgico. Para el manejo de tumores inoperables, la dosis habitual es de 30 mg diarios en dosis divididas como terapia adyuvante al bloqueo alfa-adrenérgico.
CÓMO SUMINISTRADO
Inderal ® (clorhidrato de propranolol) Comprimidos
INDERAL 10 —Cada comprimido de forma hexagonal, anaranjado, ranurado, grabado con una "I" e impreso con "INDERAL 10", contiene 10 mg de clorhidrato de propranolol, en frascos de 100 ( CDN 24090) y 5.000 ( CDN 24090-421-88).
Almacenar a temperatura ambiente controlada de 20° a 25° C (68° a 77° F); excursiones permitidas a 15° a 30° C (59° a 86° F).
Dispense en un recipiente bien cerrado como se define en la USP.
INDERAL 20 —Cada comprimido de forma hexagonal, azul, ranurado, grabado con una "I" e impreso con "INDERAL 20", contiene 20 mg de clorhidrato de propranolol, en frascos de 100 ( CDN 24090-422-88).
Almacenar a temperatura ambiente controlada de 20° a 25° C (68° a 77° F); excursiones permitidas a 15° a 30° C (59° a 86° F).
Dispense en un recipiente bien cerrado y resistente a la luz, como se define en la USP.
Proteger de la luz.
Utilice cartón para proteger el contenido de la luz.
INDERAL 40 —Cada comprimido de forma hexagonal, verde, ranurado, grabado con una "I" e impreso con "INDERAL 40", contiene 40 mg de clorhidrato de propranolol, en frascos de 100 ( CDN 24090) y 5.000 ( CDN 24090-424-88).
Almacenar a temperatura ambiente controlada de 20° a 25° C (68° a 77° F); excursiones permitidas a 15° a 30° C (59° a 86° F).
Dispense en un recipiente bien cerrado y resistente a la luz, como se define en la USP.
Proteger de la luz.
Utilice cartón para proteger el contenido de la luz.
INDERAL 60 —Cada comprimido de forma hexagonal, rosa, ranurado, grabado con una "I" e impreso con "INDERAL 60", contiene 60 mg de clorhidrato de propranolol, en frascos de 100 ( CDN 24090-426-88).
Almacenar a temperatura ambiente controlada de 20° a 25° C (68° a 77° F); excursiones permitidas a 15° a 30° C (59° a 86° F).
Dispense en un recipiente bien cerrado como se define en la USP.
INDERAL 80 —Cada comprimido de forma hexagonal, amarillo, ranurado, grabado con una "I" e impreso con "INDERAL 80", contiene 80 mg de clorhidrato de propranolol, en frascos de 100 ( CDN 24090-428-88).
Almacenar a una temperatura de 20° a 25° C (68° a 77° F); excursiones permitidas a 15° a 30° C (59° a 86° F). [Ver temperatura ambiente controlada por USP]
Dispense en un recipiente bien cerrado como se define en la USP.
Fabricado para Akrimax Pharmaceuticals, LLC Cranford, NJ 07016. Por Wyeth Pharmaceuticals, Inc. Filadelfia, PA 19101. Comercializado y distribuido por Akrimax Pharmaceuticals, LLC Cranford, NJ 07016. Revisado 11/10EFECTOS SECUNDARIOS
Se han observado las siguientes reacciones adversas, pero no hay suficiente recopilación sistemática de datos para respaldar una estimación de su frecuencia. Dentro de cada categoría, las reacciones adversas se enumeran en orden decreciente de gravedad. Aunque muchos efectos secundarios son leves y transitorios, algunos requieren la suspensión del tratamiento.
Clorhidrato de propranolol (Inderal® (propranolol) )
Cardiovascular: Insuficiencia cardíaca congestiva; hipotensión; intensificación del bloqueo AV; bradicardia; púrpura trombocitopénica; insuficiencia arterial, generalmente del tipo Raynaud; parestesia de las manos.
Sistema nervioso central: Depresión mental reversible que progresa a catatonia; depresión mental manifestada por insomnio, cansancio, debilidad, fatiga; un síndrome reversible agudo caracterizado por desorientación de tiempo y espacio, pérdida de memoria a corto plazo, labilidad emocional, sensorio ligeramente nublado, rendimiento disminuido en neuropsicometría; alucinaciones; alteraciones visuales; sueños vívidos; mareo Las dosis diarias totales superiores a 160 mg (cuando se administran en dosis divididas de más de 80 mg cada una) pueden estar asociadas con una mayor incidencia de fatiga, letargo y sueños vívidos.
Gastrointestinal: Trombosis arterial mesentérica; colitis isquémica; náuseas, vómitos, malestar epigástrico, calambres abdominales, diarrea, estreñimiento.
Alérgico: Reacciones de hipersensibilidad, incluidas reacciones anafilácticas/anafilactoides; laringoespasmo y dificultad respiratoria; faringitis y agranulocitosis; fiebre combinada con dolor y dolor de garganta; erupción eritematosa.
Respiratorio: Broncoespasmo.
hematológico: agranulocitosis; púrpura no trombocitopénica; púrpura trombocitopénica.
Autoinmune: En casos extremadamente raros, se ha informado lupus eritematoso sistémico.
Misceláneas: Impotencia masculina. En raras ocasiones se han notificado casos de alopecia, reacciones similares a LE, erupciones psoriasiformes, ojos secos y enfermedad de Peyronie. Las reacciones oculomucocutáneas que involucran la piel, las membranas serosas y las conjuntivas notificadas por un betabloqueante (practolol) no se han asociado con propranolol.
Piel: síndrome de Stevens-Johnson; Necrolisis epidérmica toxica; dermatitis exfoliativa; eritema multiforme; urticaria.
hidroclorotiazida
Cardiovascular: Hipotensión ortostática (puede agravarse con alcohol, barbitúricos o narcóticos).
Sistema nervioso central: Mareo, vértigo, cefalea, xantopsia, parestesias.
Gastrointestinal: pancreatitis; ictericia (ictericia colestásica intrahepática); sialadenitis; anorexia, náuseas, vómitos, irritación gástrica, calambres, diarrea, estreñimiento.
Hipersensibilidad: Reacciones anafilácticas; vasculitis necrosante (vasculitis, vasculitis cutánea); dificultad respiratoria incluyendo neumonitis; fiebre; urticaria, exantema, púrpura, fotosensibilidad.
hematológico: Anemia aplásica, agranulocitosis, leucopenia, trombocitopenia.
Piel: Eritema multiforme, incluido el síndrome de Stevens-Johnson, dermatitis exfoliativa, incluida la necrólisis epidérmica tóxica.
Misceláneas: Hiperglucemia, glucosuria; hiperuricemia; espasmo muscular; debilidad; inquietud; visión borrosa transitoria.
Siempre que las reacciones adversas sean moderadas o graves, se debe reducir la dosis de tiazida o suspender el tratamiento.
INTERACCIONES CON LA DROGAS
Clorhidrato de propranolol (Inderal® (propranolol))
Los pacientes que reciben medicamentos que reducen las catecolaminas, como la reserpina, deben ser observados de cerca si se les administra Inderide. La acción adicional de bloqueo de catecolaminas puede producir una reducción excesiva de la actividad nerviosa simpática en reposo, lo que puede provocar hipotensión, bradicardia marcada, vértigo, ataques sincopales o hipotensión ortostática.
Se debe tener precaución cuando a los pacientes que reciben un betabloqueante se les administra un fármaco bloqueador de los canales de calcio, especialmente verapamilo intravenoso, ya que ambos agentes pueden deprimir la contractilidad miocárdica o la conducción auriculoventricular. En raras ocasiones, el uso intravenoso concomitante de un betabloqueante y verapamilo ha provocado reacciones adversas graves, especialmente en pacientes con miocardiopatía grave, insuficiencia cardíaca congestiva o infarto de miocardio reciente.
Tanto los glucósidos digitálicos como los bloqueadores beta retardan la conducción auriculoventricular y disminuyen la frecuencia cardíaca. El uso concomitante puede aumentar el riesgo de bradicardia.
Se ha notificado atenuación del efecto antihipertensivo de los bloqueadores de los receptores beta-adrenérgicos por parte de los fármacos antiinflamatorios no esteroideos.
Se ha informado hipotensión y paro cardíaco con el uso concomitante de propranolol y haloperidol.
El gel de hidróxido de aluminio reduce en gran medida la absorción intestinal de propranolol.
El alcohol, cuando se usa concomitantemente con propranolol, puede aumentar los niveles plasmáticos de propranolol.
La fenitoína, el fenobarbital y la rifampicina aceleran la depuración del propranolol.
La clorpromazina, cuando se usa concomitantemente con propranolol, produce un aumento de los niveles plasmáticos de ambos fármacos.
La antipirina y la lidocaína tienen un aclaramiento reducido cuando se usan concomitantemente con propranolol.
La tiroxina puede resultar en una concentración de TS más baja de lo esperado cuando se usa concomitantemente con propranolol.
La cimetidina disminuye el metabolismo hepático del propranolol, retrasando su eliminación y aumentando los niveles en sangre.
El aclaramiento de teofilina se reduce cuando se usa concomitantemente con propranolol.
hidroclorotiazida
Los fármacos tiazídicos pueden aumentar la respuesta a la tubocurarina.
Las tiazidas pueden disminuir la respuesta arterial a la norepinefrina. Esta disminución no es suficiente para excluir la eficacia del agente presor para uso terapéutico.
Los requerimientos de insulina en pacientes diabéticos pueden aumentar, disminuir o no cambiar. Puede desarrollarse hipopotasemia durante el uso concomitante de corticosteroides o ACTH.
Interacciones entre medicamentos y pruebas de laboratorio
hidroclorotiazida
Las tiazidas pueden disminuir los niveles séricos de FBI sin signos de alteración de la tiroides.
Las tiazidas deben interrumpirse antes de realizar pruebas de función paratiroidea (ver "PRECAUCIONES—General" ).
ADVERTENCIAS
Clorhidrato de propranolol (Inderal® (propranolol) )
Se han asociado reacciones de hipersensibilidad, incluidas reacciones anafilácticas/anafilactoides, con la administración de propranolol e hidroclorotiazida (ver "REACCIONES ADVERSAS" ).
Falla cardiaca: La estimulación simpática es un componente vital que respalda la función circulatoria en la insuficiencia cardíaca congestiva, y la inhibición con bloqueo beta siempre conlleva el riesgo potencial de deprimir aún más la contractilidad miocárdica y precipitar la insuficiencia cardíaca. El propranolol actúa selectivamente sin abolir la acción inotrópica de los digitálicos sobre el músculo cardíaco (es decir, la de apoyar la fuerza de las contracciones miocárdicas). En pacientes que ya reciben digitálicos, la acción inotrópica positiva de los digitálicos puede verse reducida por el efecto inotrópico negativo del propranolol.
Pacientes sin antecedentes de insuficiencia cardíaca: La depresión continua del miocardio durante un período de tiempo puede, en algunos casos, provocar insuficiencia cardíaca. En casos raros, esto se ha observado durante la terapia con propranolol. Por lo tanto, ante el primer signo o síntoma de insuficiencia cardíaca inminente, los pacientes deben digitalizarse completamente y/o administrarse diuréticos adicionales, y la respuesta debe observarse de cerca: a) si la insuficiencia cardíaca continúa, a pesar de la digitalización adecuada y la terapia con diuréticos, la terapia con propranolol debe suspenderse (gradualmente, si es posible); b) si se está controlando la taquiarritmia, se debe mantener a los pacientes con terapia combinada y seguirlos de cerca hasta que desaparezca la amenaza de insuficiencia cardíaca.
Angina de pecho: Ha habido informes de exacerbación de la angina y, en algunos casos, de infarto de miocardio luego de la interrupción abrupta de la terapia con propranolol. Por lo tanto, cuando se planee suspender el propranolol, la dosis debe reducirse gradualmente y el paciente debe ser monitoreado cuidadosamente. Además, cuando se prescribe propranolol para la angina de pecho, se debe advertir al paciente que no interrumpa o suspenda el tratamiento sin el consejo del médico. Si se interrumpe el tratamiento con propranolol y se produce una exacerbación de la angina, suele ser recomendable restablecer el tratamiento con propranolol y tomar otras medidas adecuadas para el tratamiento de la angina de pecho inestable. Dado que la enfermedad de las arterias coronarias puede pasar desapercibida, puede ser prudente seguir los consejos anteriores en pacientes considerados en riesgo de tener una enfermedad cardíaca aterosclerótica oculta, a quienes se les administra propranolol para otras indicaciones.
Broncoespasmo no alérgico (p. ej., bronquitis crónica, enfisema): LOS PACIENTES CON ENFERMEDADES BRONCOESPÁSTICAS NO DEBEN, EN GENERAL, RECIBIR BETABLOQUEADORES . El propranolol debe administrarse con precaución ya que puede bloquear la broncodilatación producida por la estimulación de los receptores beta por parte de las catecolaminas endógenas y exógenas.
Cirujía importante: La terapia betabloqueante administrada crónicamente no debe retirarse de forma rutinaria antes de una cirugía mayor; sin embargo, la capacidad disminuida del corazón para responder a los estímulos adrenérgicos reflejos puede aumentar los riesgos de la anestesia general y los procedimientos quirúrgicos.
Diabetes e hipoglucemia: El bloqueo beta-adrenérgico puede prevenir la aparición de ciertos signos y síntomas premonitorios (cambios en la frecuencia del pulso y la presión) de la hipoglucemia aguda en la diabetes insulinodependiente lábil. En estos pacientes, puede ser más difícil ajustar la dosis de insulina. El ataque de hipoglucemia puede ir acompañado de una elevación precipitada de la presión arterial en pacientes que toman propranolol.
La terapia con propranolol, particularmente en bebés y niños, diabéticos o no, se ha asociado con hipoglucemia, especialmente durante el ayuno como preparación para la cirugía. También se ha encontrado hipoglucemia después de este tipo de terapia farmacológica y esfuerzo físico prolongado y ha ocurrido en insuficiencia renal, tanto durante la diálisis como esporádicamente, en pacientes con propranolol.
Se han producido aumentos agudos de la presión arterial después de la hipoglucemia inducida por insulina en pacientes tratados con propranolol.
Tirotoxicosis: El bloqueo beta puede enmascarar ciertos signos clínicos de hipertiroidismo. Por lo tanto, la suspensión abrupta de propranolol puede estar seguida de una exacerbación de los síntomas de hipertiroidismo, incluida la tormenta tiroidea. El propranolol puede cambiar las pruebas de función tiroidea, aumentando la T4 y revirtiendo la T3, y disminuyendo la T3.
Síndrome de Wolff-Parkinson-White: Se han descrito varios casos en los que, tras propranolol, la taquicardia fue sustituida por una bradicardia grave que requirió marcapasos a demanda. En un caso esto se produjo después de una dosis inicial de 5 mg de propranolol.
Reacciones de la piel: Se han informado reacciones cutáneas, incluido el síndrome de Stevens-Johnson, necrólisis epidérmica tóxica, dermatitis exfoliativa, eritema multiforme y urticaria, con el uso de propranolol (ver "REACCIONES ADVERSAS" ).
hidroclorotiazida
Las tiazidas deben usarse con precaución en la enfermedad renal grave. En pacientes con enfermedad renal, las tiazidas pueden precipitar azotemia. En pacientes con insuficiencia renal, pueden desarrollarse efectos acumulativos del fármaco.
Las tiazidas también deben usarse con precaución en pacientes con insuficiencia hepática o enfermedad hepática progresiva, ya que las alteraciones menores del equilibrio de líquidos y electrolitos pueden precipitar un coma hepático.
Las tiazidas pueden complementar o potenciar la acción de otros fármacos antihipertensivos. La potenciación se produce con fármacos bloqueadores adrenérgicos ganglionares o periféricos.
Las reacciones de sensibilidad pueden ocurrir en pacientes con antecedentes de alergia o asma bronquial. Se ha informado la posibilidad de exacerbación o activación del lupus eritematoso sistémico.
Miopía aguda y glaucoma de ángulo cerrado secundario
La hidroclorotiazida, una sulfonamida, puede causar una reacción idiosincrásica que da como resultado miopía transitoria aguda y glaucoma de ángulo cerrado agudo. Los síntomas incluyen el inicio agudo de disminución de la agudeza visual o dolor ocular y, por lo general, ocurren dentro de las horas o semanas posteriores al inicio del fármaco. El glaucoma de ángulo cerrado agudo no tratado puede conducir a la pérdida permanente de la visión. El tratamiento primario es suspender la hidroclorotiazida lo antes posible. Es posible que sea necesario considerar tratamientos médicos o quirúrgicos inmediatos si la presión intraocular permanece sin controlar. Los factores de riesgo para desarrollar glaucoma de ángulo cerrado agudo pueden incluir antecedentes de alergia a las sulfonamidas oa la penicilina.
PRECAUCIONES
General
Clorhidrato de propranolol (Inderal®)
El propranolol debe usarse con precaución en pacientes con insuficiencia hepática o renal. Inderide no está indicado para el tratamiento de emergencias hipertensivas.
Riesgo de reacción anafiláctica Mientras toman bloqueadores beta, los pacientes con antecedentes de reacción anafiláctica grave a una variedad de alérgenos pueden ser más reactivos a la provocación repetida, ya sea accidental, diagnóstica o terapéutica. Dichos pacientes pueden no responder a las dosis habituales de epinefrina utilizadas para tratar la reacción alérgica.
hidroclorotiazida
Todos los pacientes que reciben terapia con tiazidas deben ser observados en busca de signos clínicos de desequilibrio de líquidos o electrolitos, a saber, hiponatremia, alcalosis hipoclorémica e hipopotasemia. Las determinaciones de electrolitos en suero y orina son particularmente importantes cuando el paciente vomita en exceso o recibe líquidos por vía parenteral. Los medicamentos como los digitálicos también pueden influir en los electrolitos séricos. Los signos de advertencia, independientemente de la causa, son: sequedad de boca, sed, debilidad, letargo, somnolencia, inquietud, dolores o calambres musculares, fatiga muscular, hipotensión, oliguria, taquicardia y trastornos gastrointestinales como náuseas y vómitos.
Puede desarrollarse hipopotasemia, especialmente con diuresis intensa o cuando hay cirrosis grave.
La interferencia con la ingesta adecuada de electrolitos por vía oral también contribuirá a la hipopotasemia. La hipopotasemia puede sensibilizar o exagerar la respuesta del corazón a los efectos tóxicos de los digitálicos (p. ej., aumento de la irritabilidad ventricular).
La hipopotasemia puede evitarse o tratarse mediante el uso de suplementos de potasio o alimentos con un alto contenido de potasio.
Cualquier déficit de cloruro es generalmente leve y normalmente no requiere tratamiento específico excepto en circunstancias extraordinarias (como en enfermedades hepáticas o renales). La hiponatremia dilucional puede ocurrir en pacientes edematosos en climas cálidos; el tratamiento apropiado es la restricción de agua en lugar de la administración de sal, excepto en raras ocasiones cuando la hiponatremia pone en peligro la vida. En la depleción real de sal, el reemplazo apropiado es la terapia de elección.
Puede ocurrir hiperuricemia o se puede precipitar una gota franca en ciertos pacientes que reciben terapia con tiazidas.
La diabetes mellitus que ha estado latente puede manifestarse durante la administración de tiazidas. Los efectos antihipertensivos del fármaco pueden aumentar en el paciente possimpatectomía.
Si se hace evidente la insuficiencia renal progresiva, considere suspender o interrumpir el tratamiento con diuréticos.
Las tiazidas disminuyen la excreción de calcio. Se han observado cambios patológicos en la glándula paratiroides con hipercalcemia e hipofosfatemia en algunos pacientes con terapia prolongada con tiazidas. No se han observado las complicaciones comunes del hiperparatiroidismo, como litiasis renal, reabsorción ósea y úlcera péptica.
Pruebas de laboratorio
Clorhidrato de propranolol (Inderal® (propranolol))
Niveles elevados de urea en sangre en pacientes con enfermedad cardíaca grave, transaminasa sérica elevada, fosfatasa alcalina, lactato deshidrogenasa.
hidroclorotiazida
La determinación periódica de electrolitos séricos para detectar un posible desequilibrio electrolítico debe realizarse a intervalos apropiados.
Carcinogénesis, mutagénesis, deterioro de la fertilidad
No se ha evaluado el potencial cancerígeno o mutagénico de las combinaciones de propranolol e hidroclorotiazida ni el potencial de afectar negativamente a la fertilidad.
Clorhidrato de propranolol (Inderal® (propranolol) )
En estudios de administración dietética en los que se trató a ratones y ratas con propranolol durante un máximo de 18 meses en dosis de hasta 150 mg/kg/día, no hubo evidencia de tumorigénesis relacionada con el fármaco.
En un estudio en el que se expuso a ratas macho y hembra a propranolol en sus dietas en concentraciones de hasta 0,05 %, desde 60 días antes del apareamiento y durante el embarazo y la lactancia durante dos generaciones, no hubo efectos sobre la fertilidad. Sobre la base de los diferentes resultados de las pruebas de Ames realizadas por diferentes laboratorios, existe evidencia equívoca de un efecto genotóxico del propranolol en bacterias (S. typhimurium cepa TA 1538).
hidroclorotiazida
Los estudios de alimentación de dos años en ratones y ratas realizados bajo los auspicios del Programa Nacional de Toxicología (NTP) no revelaron evidencia de un potencial carcinogénico de hidroclorotiazida en ratones hembra (en dosis de hasta aproximadamente 600 mg/kg/día) o en machos. y ratas hembra (a dosis de hasta aproximadamente 100 mg/kg/día). El NTP, sin embargo, encontró evidencia equívoca de hepatocarcinogenicidad en ratones macho.
La hidroclorotiazida no fue genotóxica in vitro en el ensayo de mutágeno bacteriano de Ames (cepas de S. typhimurium TA 98, TA 100, TA 1535, TA 1537 y TA 1538) o en la prueba de aberraciones cromosómicas de ovario de hámster chino (CHO). Tampoco fue genotóxico in vivo en ensayos que utilizaron cromosomas de células germinales de ratón, cromosomas de médula ósea de hámster chino y el gen del rasgo letal recesivo ligado al sexo de Drosophila. Se obtuvieron resultados positivos en las pruebas in vitro de intercambio de cromátidas hermanas CHO (clastogenicidad), células de linfoma de ratón (mutagenicidad) y ensayos de no disyunción de Aspergillus nidulans.
La hidroclorotiazida no tuvo efectos adversos sobre la fertilidad de ratones y ratas de ambos sexos en estudios en los que estas especies fueron expuestas, a través de su dieta, a dosis de hasta 100 mg/kg y 4 mg/kg, respectivamente, antes del apareamiento y durante la gestación. .
Embarazo: Embarazo Categoría C
No se han evaluado los efectos de las combinaciones de propranolol e hidroclorotiazida sobre el embarazo en animales. Tampoco existen estudios adecuados y bien controlados de propranolol, hidroclorotiazida o Inderide en mujeres embarazadas. Inderide debe usarse durante el embarazo solo si el beneficio potencial justifica el riesgo potencial para el feto.
Clorhidrato de propranolol (Inderal® (propranolol) )
En una serie de estudios de toxicología reproductiva y del desarrollo, se administró propranolol a ratas por sonda o en la dieta durante el embarazo y la lactancia. A dosis de 150 mg/kg/día (> 30 veces la dosis de propranolol contenida en la dosis diaria máxima recomendada en humanos de Inderide), pero no a dosis de 80 mg/kg/día, el tratamiento se asoció con embriotoxicidad (reducción del tamaño de la camada). y aumento de los sitios de reabsorción), así como toxicidad neonatal (muertes). También se administró propranolol (en el alimento) a conejos (durante el embarazo y la lactancia) en dosis de hasta 150 mg/kg/día (> 45 veces la dosis de propranolol contenida en la dosis diaria máxima recomendada de Inderide en humanos). No se observó evidencia de toxicidad embrionaria o neonatal.
Se ha informado retraso del crecimiento intrauterino, placentas pequeñas y anomalías congénitas en neonatos humanos cuyas madres recibieron propranolol durante el embarazo. Los recién nacidos cuyas madres recibieron propranolol durante el parto han presentado bradicardia, hipoglucemia y/o depresión respiratoria. Debe disponerse de instalaciones adecuadas para el seguimiento de estos lactantes al nacer.
hidroclorotiazida
Los estudios en los que se administró hidroclorotiazida por vía oral a ratas y ratones preñados en dosis de hasta 3000 y 1000 mg/kg/día, respectivamente, no proporcionaron evidencia de daño al feto.
Las tiazidas atraviesan la barrera placentaria y aparecen en la sangre del cordón umbilical. El uso de tiazidas en mujeres embarazadas requiere que se sopesen los beneficios previstos frente a los posibles riesgos para el feto. Estos peligros incluyen ictericia fetal o neonatal, trombocitopenia y posiblemente otras reacciones adversas que han ocurrido en adultos.
Madres lactantes
Clorhidrato de propranolol (Inderal®)
El propranolol se excreta en la leche humana. Se debe tener precaución cuando se administre Inderide a una mujer lactante.
hidroclorotiazida
Las tiazidas aparecen en la leche materna. Si el uso de la droga se considera esencial, el paciente debe dejar de amamantar.
Uso pediátrico
No se ha establecido la seguridad y eficacia en pacientes pediátricos.
Uso geriátrico
Los estudios clínicos de Inderide no incluyeron un número suficiente de sujetos de 65 años o más para determinar si responden de manera diferente a los sujetos más jóvenes. Otra experiencia clínica informada no ha identificado diferencias en las respuestas entre los ancianos y los pacientes más jóvenes.
En general, la selección de la dosis para un paciente de edad avanzada debe ser cautelosa, generalmente comenzando en el extremo inferior del rango de dosificación, lo que refleja la mayor frecuencia de disminución de la función hepática, renal o cardíaca, y de enfermedades concomitantes u otra terapia con medicamentos.
SOBREDOSIS
Propranolol no es significativamente dializable. En caso de sobredosis o respuesta exagerada, se deben emplear las siguientes medidas:
General Si la ingestión es o puede haber sido reciente, evacuar el contenido gástrico, teniendo cuidado de evitar la aspiración pulmonar.
Terapia de apoyo : Se han notificado casos de hipotensión y bradicardia después de una sobredosis de propranolol y deben tratarse adecuadamente. El glucagón puede ejercer potentes efectos inotrópicos y cronotrópicos y puede ser particularmente útil para el tratamiento de la hipotensión o la función miocárdica deprimida después de una sobredosis de propranolol. El glucagón debe administrarse en dosis de 50 a 150 mcg/kg por vía intravenosa, seguido de un goteo continuo de 1 a 5 mg/hora para lograr un efecto cronotrópico positivo. Los inhibidores de isoproterenol, dopamina o fosfodiesterasa también pueden ser útiles. La epinefrina, sin embargo, puede provocar hipertensión no controlada. La bradicardia se puede tratar con atropina o isoproterenol. La bradicardia grave puede requerir estimulación cardíaca temporal.
El electrocardiograma, el pulso, la presión arterial, el estado neuroconductual y el equilibrio de entrada y salida deben ser monitoreados. El isoproterenol y la aminofilina se pueden usar para el broncoespasmo.
CONTRAINDICACIONES
El propranolol está contraindicado en 1) shock cardiogénico; 2) bradicardia sinusal y bloqueo mayor que el de primer grado; 3) asma bronquial; y 4) en pacientes con hipersensibilidad conocida al clorhidrato de propranolol.
FARMACOLOGÍA CLÍNICA
General
El propranolol es un agente bloqueador de los receptores beta-adrenérgicos no selectivo que no posee otra actividad en el sistema nervioso autónomo. Compite específicamente con los agentes agonistas de los receptores beta-adrenérgicos por los sitios receptores disponibles. Cuando el propranolol bloquea el acceso a los sitios de los receptores beta, las respuestas cronotrópicas, inotrópicas y vasodilatadoras a la estimulación beta-adrenérgica disminuyen proporcionalmente. En dosis mayores que las requeridas para el bloqueo beta, el propranolol también ejerce una acción de membrana similar a la de la quinidina o anestésica, que afecta el potencial de acción cardíaco. La importancia de la acción de la membrana en el tratamiento de las arritmias es incierta.
Mecanismo de acción
No se ha establecido el mecanismo del efecto antihipertensivo del propranolol. Los factores que pueden contribuir a la acción antihipertensiva incluyen: (1) disminución del gasto cardíaco, (2) inhibición de la liberación de renina por los riñones y (3) disminución de la salida tónica del nervio simpático desde los centros vasomotores del cerebro. Aunque la resistencia periférica total puede aumentar inicialmente, se reajusta al nivel previo al tratamiento o por debajo de él con el uso crónico de propranolol. Los efectos del propranolol sobre el volumen plasmático parecen ser menores y algo variables.
En la angina de pecho, el propranolol generalmente reduce el requerimiento de oxígeno del corazón en cualquier nivel dado de esfuerzo al bloquear los aumentos inducidos por catecolaminas en la frecuencia cardíaca, la presión arterial sistólica y la velocidad y extensión de la contracción del miocardio. El propranolol puede aumentar las necesidades de oxígeno al aumentar la longitud de la fibra ventricular izquierda, la presión diastólica final y el período de eyección sistólica. El efecto fisiológico neto del bloqueo beta-adrenérgico suele ser ventajoso y se manifiesta durante el ejercicio por la aparición tardía del dolor y el aumento de la capacidad de trabajo.
El propranolol ejerce sus efectos antiarrítmicos en concentraciones asociadas con el bloqueo beta-adrenérgico, y este parece ser su principal mecanismo de acción antiarrítmico. En dosis mayores que las requeridas para el bloqueo beta, el propranolol también ejerce una acción de membrana similar a la de la quinidina o anestésica, que afecta el potencial de acción cardíaco. La importancia de la acción de la membrana en el tratamiento de las arritmias es incierta.
No se ha establecido el mecanismo del efecto antimigrañoso del propranolol. Se han demostrado receptores beta-adrenérgicos en los vasos piales del cerebro.
No se ha establecido el mecanismo específico de los efectos antitemblores del propranolol, pero los receptores beta-2 (no cardíacos) pueden estar involucrados. También es posible un efecto central. Los estudios clínicos han demostrado que Inderal (propranolol) es beneficioso en el temblor fisiológico y esencial (familiar) exagerado.
Farmacocinética y metabolismo de fármacos
Absorción
El propranolol es altamente lipofílico y se absorbe casi por completo después de la administración oral. Sin embargo, sufre un alto metabolismo de primer paso por el hígado y, en promedio, solo alrededor del 25% del propranolol llega a la circulación sistémica. Las concentraciones plasmáticas máximas ocurren alrededor de 1 a 4 horas después de una dosis oral.
La administración de alimentos ricos en proteínas aumenta la biodisponibilidad del propranolol en aproximadamente un 50% sin cambios en el tiempo hasta la concentración máxima, la unión al plasma, la vida media o la cantidad de fármaco inalterado en la orina.
Distribución
Aproximadamente el 90% del propranolol circulante se une a las proteínas plasmáticas (albúmina y glicoproteína ácida alfa). La unión es selectiva de enantiómeros. El enantiómero S(-) se une preferentemente a la glicoproteína alfa1 y el enantiómero R(+) se une preferentemente a la albúmina. El volumen de distribución de propranolol es de aproximadamente 4 litros/kg.
Propranolol atraviesa la barrera hematoencefálica y la placenta, y se distribuye en la leche materna.
Metabolismo y Eliminación
El propranolol se metaboliza ampliamente y la mayoría de los metabolitos aparecen en la orina. El propranolol se metaboliza a través de tres rutas principales: hidroxilación aromática (principalmente 4-hidroxilación), N-desalquilación seguida de una mayor oxidación de la cadena lateral y glucuronidación directa. Se ha estimado que las contribuciones porcentuales de estas rutas al metabolismo total son del 42%, 41% y 17%, respectivamente, pero con una gran variabilidad entre individuos. Los cuatro metabolitos principales son glucurónido de propranolol, ácido naftiloxiláctico y ácido glucurónico, y conjugados de sulfato de 4-hidroxipropranolol.
Los estudios in vitro han indicado que la hidroxilación aromática del propranolol está catalizada principalmente por el CYP2D6 polimórfico. La oxidación de la cadena lateral está mediada principalmente por CYP1A2 y, en cierta medida, por CYP2D6. El 4-hidroxipropranolol es un inhibidor débil de CYP2D6.
El propranolol también es un sustrato de CYP2C19 y un sustrato para el transportador de flujo de salida intestinal, glicoproteína p (p-gp). Sin embargo, los estudios sugieren que la gp-p no limita la dosis para la absorción intestinal de propranolol en el rango de dosis terapéutica habitual.
En sujetos sanos, no se observaron diferencias entre los metabolizadores rápidos (EM) y los metabolizadores lentos (PM) de CYP2D6 con respecto al aclaramiento oral o la vida media de eliminación. La depuración parcial de 4-hidroxipropranolol fue significativamente mayor y la del ácido naftiloxiáctico significativamente menor en los EM que en los PM.
La vida media plasmática del propranolol es de 3 a 6 horas.
enantiómeros
El propranolol es una mezcla racémica de dos enantiómeros, R(+) y S(-). El enantiómero S(-) es aproximadamente 100 veces más potente que el enantiómero R(+) en el bloqueo de los receptores beta adrenérgicos. En sujetos normales que recibieron dosis orales de propranolol racémico, las concentraciones del enantiómero S(-) excedieron las del enantiómero R(+) en un 40-90% como resultado del metabolismo hepático estereoselectivo. La depuración del S(-)-propranolol farmacológicamente activo es menor que la del R(+)-propranolol después de dosis intravenosas y orales.
Poblaciones Especiales
geriátrico
En un estudio de 12 ancianos (62-79 años) y 12 jóvenes (25-33 años) sujetos sanos, el aclaramiento del enantiómero S(-) del propranolol disminuyó en los ancianos. Además, la semivida tanto del R(+)- como del S(-)-propranolol se prolongó en los ancianos en comparación con los jóvenes (11 horas frente a 5 horas).
El aclaramiento de propranolol se reduce con el envejecimiento debido a la disminución de la capacidad de oxidación (oxidación del anillo y oxidación de la cadena lateral). La capacidad de conjugación permanece sin cambios. En un estudio de 32 pacientes de 30 a 84 años de edad que recibieron una dosis única de 20 mg de propranolol, se encontró una correlación inversa entre la edad y las depuraciones metabólicas parciales de 4-hidroxipropranolol (oxidación del anillo 40HP) y ácido naftoxiláctico (NLA- oxidación de la cadena lateral). No se encontró correlación entre la edad y el aclaramiento metabólico parcial del glucurónido de propranolol (conjugación PPLG).
Género
En un estudio de 9 mujeres sanas y 12 hombres sanos, ni la administración de testosterona ni el curso regular del ciclo menstrual afectaron la unión plasmática de los enantiómeros de propranolol. Por el contrario, hubo una disminución significativa, aunque no enantioselectiva, de la unión de propranolol después del tratamiento con etinilestradiol. Estos hallazgos son inconsistentes con otro estudio, en el que la administración de cipionato de testosterona confirmó el papel estimulador de esta hormona en el metabolismo del propranolol y concluyó que la eliminación de propranolol en los hombres depende de las concentraciones circulantes de testosterona. En las mujeres, ninguno de los aclaramientos metabólicos de propranolol mostró una asociación significativa con el estradiol o la testosterona.
La raza
Un estudio realizado en 12 sujetos varones caucásicos y 13 afroamericanos que tomaban propranolol mostró que, en estado estacionario, la depuración de R(+)- y S(-)-propranolol fue aproximadamente un 76 % y un 53 % mayor en afroamericanos que en en caucásicos, respectivamente.
Los sujetos chinos tenían una mayor proporción (18% a 45% más alta) de propranolol libre en plasma en comparación con los caucásicos, lo que se asoció con una concentración plasmática más baja de glicoproteína ácida alfa1.
Insuficiencia renal
En un estudio realizado en 5 pacientes con insuficiencia renal crónica, 6 pacientes en diálisis regular y 5 sujetos sanos, que recibieron una dosis oral única de 40 mg de propranolol, las concentraciones plasmáticas máximas (Cmax) de propranolol en el grupo de insuficiencia renal crónica fueron de 2 a 3 veces mayores (161±41 ng/mL) que las observadas en los pacientes en diálisis (47±9 ng/mL) y en los sujetos sanos (26±1 ng/mL). El aclaramiento plasmático de propranolol también se redujo en los pacientes con insuficiencia renal crónica.
Los estudios han informado una tasa de absorción retardada y una vida media reducida de propranolol en pacientes con insuficiencia renal de diversa gravedad. A pesar de esta vida media plasmática más corta, los niveles plasmáticos máximos de propranolol fueron 3-4 veces más altos y los niveles plasmáticos totales de metabolitos fueron hasta 3 veces más altos en estos pacientes que en sujetos con función renal normal.
La insuficiencia renal crónica se ha asociado con una disminución en el metabolismo del fármaco a través de la regulación a la baja de la actividad del citocromo P450 hepático, lo que da como resultado una eliminación de "primer paso" más baja.
Propranolol no es significativamente dializable.
insuficiencia hepática
Propranolol es ampliamente metabolizado por el hígado. En un estudio realizado en 7 pacientes con cirrosis y 9 sujetos sanos que recibieron 80 mg de propranolol oral cada 8 horas durante 7 dosis, la concentración de propranolol libre en estado estacionario en pacientes con cirrosis aumentó 3 veces en comparación con los controles. En cirrosis, la vida media aumentó a 11 horas en comparación con 4 horas (ver PRECAUCIONES ).
Interacciones con la drogas
Interacciones con sustratos, inhibidores o inductores de las enzimas del citocromo P-450 Debido a que el metabolismo del propranolol involucra múltiples vías en el sistema del citocromo P-450 (CYP2D6, 1A2, 2C19), la administración conjunta con medicamentos que son metabolizados por, o que afectan la actividad (inducción o inhibición) de una o más de estas vías puede dar lugar a interacciones farmacológicas clínicamente relevantes (ver INTERACCIONES CON LA DROGAS por debajo PRECAUCIONES ).
Sustratos o inhibidores de CYP2D6
Los niveles sanguíneos y/o la toxicidad de propranolol pueden aumentar por la administración conjunta con sustratos o inhibidores de CYP2D6, como amiodarona, cimetidina, delavudina, fluoxetina, paroxetina, quinidina y ritonavir. No se observaron interacciones con ranitidina o lansoprazol.
Sustratos o inhibidores de CYP1A2
Los niveles sanguíneos y/o la toxicidad de propranolol pueden aumentar por la administración conjunta con sustratos o inhibidores de CYP1A2, como imipramina, cimetidina, ciprofloxacina, fluvoxamina, isoniazida, ritonavir, teofilina, zileutón, zolmitriptán y rizatriptán.
Sustratos o inhibidores de CYP2C19
Los niveles en sangre y/o la toxicidad de propranolol pueden aumentar por la administración conjunta con sustratos o inhibidores de CYP2C19, como fluconazol, cimetidina, fluoxetina, fluvoxamina, teniopósido y tolbutamida. No se observó interacción con omeprazol.
Inductores del metabolismo hepático de fármacos
Los niveles sanguíneos de propranolol pueden disminuir mediante la administración conjunta con inductores como rifampicina, etanol, fenitoína y fenobarbital. Fumar cigarrillos también induce el metabolismo hepático y se ha demostrado que aumenta hasta en un 77 % la depuración de propranolol, lo que da como resultado una disminución de las concentraciones plasmáticas.
Fármacos cardiovasculares Antiarrítmicos
El AUC de propafenona aumenta en más del 200 % con la administración concomitante de propranolol.
El metabolismo del propranolol se reduce con la administración conjunta de quinidina, lo que conduce a un aumento de dos a tres veces de la concentración en sangre y mayores grados de betabloqueo clínico.
El metabolismo de la lidocaína se inhibe con la administración conjunta de propranolol, lo que da como resultado un aumento del 25 % en las concentraciones de lidocaína.
Bloqueadores de los canales de calcio
La Cmax media y el AUC de propranolol aumentan, respectivamente, en un 50 % y un 30 % con la administración conjunta de nisoldipina y en un 80 % y un 47 % con la administración conjunta de nicardipina.
La Cmax y el AUC medias de nifedipina aumentan en un 64 % y un 79 %, respectivamente, con la administración concomitante de propranolol.
Propranolol no afecta la farmacocinética de verapamilo y norverapamilo. El verapamilo no afecta la farmacocinética del propranolol.
Medicamentos no cardiovasculares
Medicamentos para la migraña
La administración de zolmitriptán o rizatriptán con propranolol resultó en un aumento de las concentraciones de zolmitriptán (el AUC aumentó un 56 % y la Cmáx un 37 %) o rizatriptán (el AUC y la Cmáx aumentaron un 67 % y un 75 %, respectivamente).
teofilina
La coadministración de teofilina con propranolol disminuye el aclaramiento oral de teofilina entre un 30 % y un 52 %.
Benzodiazepinas
El propranolol puede inhibir el metabolismo del diazepam, lo que da como resultado un aumento de las concentraciones de diazepam y sus metabolitos. El diazepam no altera la farmacocinética del propranolol.
La farmacocinética de oxazepam, triazolam, lorazepam y alprazolam no se ve afectada por la administración conjunta de propranolol.
Medicamentos neurolépticos
La coadministración de propranolol de acción prolongada en dosis mayores o iguales a 160 mg/día resultó en un aumento de las concentraciones plasmáticas de tioridazina en un rango de 55% a 369% y un aumento de las concentraciones del metabolito de tioridazina (mesoridazina) en un rango de 33% a 209%.
La coadministración de clorpromazina con propranolol resultó en un aumento del 70% en el nivel plasmático de propranolol.
Medicamentos contra las úlceras
La coadministración de propranolol con cimetidina, un inhibidor no específico de CYP450, aumentó el AUC y la Cmax de propranolol en un 46 % y un 35 %, respectivamente. La administración conjunta con gel de hidróxido de aluminio (1200 mg) puede resultar en una disminución de las concentraciones de propranolol.
La coadministración de metoclopramida con propranolol de acción prolongada no tuvo un efecto significativo en la farmacocinética de propranolol.
Medicamentos reductores de lípidos
La coadministración de colestiramina o colestipol con propranolol resultó en una disminución de hasta un 50 % en las concentraciones de propranolol.
La coadministración de propranolol con lovastatina o pravastatina disminuyó del 18% al 23% el AUC de ambos, pero no alteró su farmacodinamia. Propranolol no tuvo efecto sobre la farmacocinética de fluvastatina.
warfarina
Se ha demostrado que la administración concomitante de propranolol y warfarina aumenta la biodisponibilidad de la warfarina y aumenta el tiempo de protrombina.
Alcohol
El uso concomitante de alcohol puede aumentar los niveles plasmáticos de propranolol.
Farmacodinámica y efectos clínicos
Hipertensión
En un estudio retrospectivo no controlado, 107 pacientes con presión arterial diastólica de 110 a 150 mmHg recibieron propranolol 120 mg tres veces al día durante al menos 6 meses, además de diuréticos y potasio, pero sin ningún otro agente antihipertensivo. El propranolol contribuyó al control de la presión arterial diastólica, pero no se puede determinar la magnitud del efecto del propranolol sobre la presión arterial.
Angina de pecho
En un estudio doble ciego controlado con placebo de 32 pacientes de ambos sexos, de 32 a 69 años de edad, con angina estable, se administró propranolol 100 mg tres veces al día durante 4 semanas y demostró ser más efectivo que el placebo para reducir la tasa de angina. episodios y en la prolongación del tiempo total de ejercicio.
Fibrilación auricular
En un informe que examinó la eficacia a largo plazo (5-22 meses) del propranolol, 10 pacientes, de 27 a 80 años de edad, con fibrilación auricular y frecuencia ventricular >120 latidos por minuto a pesar de digitálicos, recibieron propranolol hasta 30 mg tid Siete pacientes ( 70%) logró una reducción de la frecuencia ventricular a
Infarto de miocardio
El Beta-Blocker Heart Attack Trial (BHAT) fue un ensayo multicéntrico, aleatorizado, doble ciego, controlado con placebo, patrocinado por el Instituto Nacional del Corazón, los Pulmones y la Sangre, realizado en 31 centros de EE. UU. (más uno en Canadá) en 3837 personas sin antecedentes de insuficiencia cardíaca congestiva grave o presencia de insuficiencia cardíaca reciente; ciertos defectos de conducción; angina desde el infarto, que habían sobrevivido a la fase aguda del infarto de miocardio. El propranolol se administró a 60 u 80 mg tres veces al día en función de los niveles en sangre alcanzados durante una prueba inicial de 40 mg tres veces al día. Se demostró que la terapia con Inderal (propranolol), iniciada de 5 a 21 días después del infarto, reduce la mortalidad general hasta 39 meses, el período más largo de seguimiento. Esto se atribuyó principalmente a una reducción de la mortalidad cardiovascular. El efecto protector de Inderal (propranolol) fue constante independientemente de la edad, el sexo o el lugar del infarto. En comparación con el placebo, la mortalidad total se redujo un 39 % a los 12 meses y un 26 % durante un período de seguimiento promedio de 25 meses. El ensayo multicéntrico noruego en el que se administró propranolol a 40 mg qid arrojó resultados generales que respaldan los hallazgos del BHAT.
Aunque los ensayos clínicos utilizaron dosis tres veces al día o cuatro veces al día, los datos clínicos, farmacológicos y farmacocinéticos brindan una base razonable para concluir que la dosificación dos veces al día con propranolol debe ser adecuada en el tratamiento de pacientes después de un infarto.
Migraña
En un estudio cruzado de 34 semanas, controlado con placebo, de 4 períodos, de búsqueda de dosis con una secuencia de tratamiento aleatorizado doble ciego, 62 pacientes con migraña recibieron propranolol de 20 a 80 mg 3 o 4 veces al día. El índice de unidad de dolor de cabeza, una combinación del número de días con dolor de cabeza y la gravedad asociada del dolor de cabeza, se redujo significativamente para los pacientes que recibieron propranolol en comparación con los que recibieron placebo.
Temblor esencial
En un estudio de 2 semanas, doble ciego, paralelo, controlado con placebo de 9 pacientes con temblor esencial o familiar, propranolol, en una dosis titulada según sea necesario de 40 a 80 mg tres veces al día, redujo la gravedad del temblor en comparación con el placebo.
Estenosis subaórtica hipertrófica
En una serie no controlada de 13 pacientes con síntomas de clase 2 o 3 de la New York Heart Association (NYHA) y estenosis subaórtica hipertrófica diagnosticada en el cateterismo cardíaco, se administró propranolol oral 40-80 mg tres veces al día y se siguió a los pacientes hasta por 17 meses. El propranolol se asoció con una mejor clase de la NYHA para la mayoría de los pacientes.
Feocromocitoma
En una serie no controlada de 3 pacientes con feocromocitoma secretor de norepinefrina que fueron tratados previamente con un bloqueador alfa adrenérgico (prazosin), el uso perioperatorio de propranolol en dosis de 40-80 mg tid resultó en un control sintomático de la presión arterial.
INFORMACIÓN DEL PACIENTE
No se proporcionó información. por favor refiérase a ADVERTENCIAS y PRECAUCIONES secciones.
