Pamelor 25mg Nortriptyline Uso, efectos secundarios, resistencia y dosis. Precio en farmacia online. Medicamentos genericos sin receta.
¿Qué es Pamelor 25mg y cómo se usa?
Pamelor 25 mg es un medicamento recetado que se usa para tratar los síntomas de la depresión. Pamelor 25 mg se puede usar solo o con otros medicamentos.
Pamelor pertenece a una clase de medicamentos llamados antidepresivos, TCA.
No se sabe si Pamelor es seguro y efectivo en niños.
¿Cuáles son los posibles efectos secundarios de Pamelor 25mg?
Pamelor puede causar efectos secundarios graves que incluyen:
- cambios de humor,
- ansiedad,
- ataques de pánico,
- problemas para dormir,
- comportamiento impulsivo,
- irritabilidad,
- agitación,
- hostilidad,
- agresión,
- inquietud,
- Hiperactividad (mental o física),
- aumento de la depresión,
- pensamientos sobre hacerte daño a ti mismo,
- visión borrosa,
- visión de túnel,
- dolor o hinchazón de los ojos,
- viendo halos alrededor de las luces,
- movimientos musculares inquietos en los ojos, la lengua, la mandíbula o el cuello,
- aturdimiento,
- embargo,
- dolor de pecho nuevo o que empeora,
- latidos del corazón palpitantes,
- revoloteando en tu pecho,
- entumecimiento o debilidad repentina,
- problemas de la vista,
- dificultad con el habla o el equilibrio,
- fiebre,
- dolor de garganta,
- moretones con facilidad,
- sangrado inusual,
- coloración amarillenta de la piel o los ojos (ictericia),
- micción dolorosa o difícil,
- frecuencia cardíaca rápida,
- reflejos hiperactivos,
- náuseas,
- vómitos,
- Diarrea,
- pérdida de coordinación y
- desmayo
Obtenga ayuda médica de inmediato si tiene alguno de los síntomas mencionados anteriormente.
Los efectos secundarios más comunes de Pamelor incluyen:
- náuseas,
- vómitos,
- pérdida de apetito,
- ansiedad,
- problemas para dormir (insomnio),
- boca seca,
- sabor inusual,
- orinar poco o nada,
- estreñimiento,
- cambios de visión,
- hinchazón de los senos (en hombres o mujeres),
- disminución del deseo sexual,
- impotencia, y
- dificultad para tener un orgasmo
Informe al médico si tiene algún efecto secundario que le moleste o que no desaparezca.
Estos no son todos los posibles efectos secundarios de Pamelor. Para obtener más información, consulte a su médico o farmacéutico.
Llame a su médico para obtener asesoramiento médico sobre los efectos secundarios. Puede informar los efectos secundarios a la FDA al 1-800-FDA-1088.
ADVERTENCIA
Medicamentos suicidas y antidepresivos
Los antidepresivos aumentaron el riesgo de pensamientos y conductas suicidas (tendencia suicida) en comparación con placebo en niños, adolescentes y adultos jóvenes en estudios a corto plazo de trastorno depresivo mayor (TDM) y otros trastornos psiquiátricos. Cualquiera que esté considerando el uso de clorhidrato de nortriptilina o cualquier otro antidepresivo en un niño, adolescente o adulto joven debe sopesar este riesgo con la necesidad clínica. Los estudios a corto plazo no mostraron un aumento en el riesgo de tendencias suicidas con antidepresivos en comparación con placebo en adultos mayores de 24 años; hubo una reducción del riesgo con los antidepresivos en comparación con el placebo en adultos de 65 años o más. La depresión y ciertos otros trastornos psiquiátricos están asociados con aumentos en el riesgo de suicidio. Los pacientes de todas las edades que comienzan con la terapia antidepresiva deben ser monitoreados apropiadamente y observados de cerca para detectar empeoramiento clínico, tendencias suicidas o cambios inusuales en el comportamiento. Se debe advertir a las familias y cuidadores de la necesidad de una estrecha observación y comunicación con el prescriptor. El clorhidrato de nortriptilina no está aprobado para su uso en pacientes pediátricos (ver ADVERTENCIAS Empeoramiento Clínico y Riesgo de Suicidio; INFORMACIÓN DEL PACIENTE ; y PRECAUCIONES , Uso pediátrico).
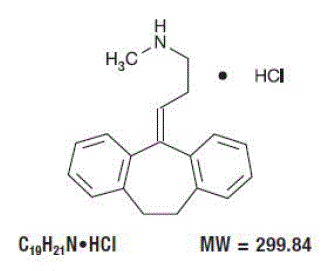
DESCRIPCIÓN
Pamelor™ (nortriptilina HCl) es 1-propanamina, 3-(10,11-dihidro-5H-dibenzo[a,d] ciclohepten-5-ilideno)-N-metil-clorhidrato.
La fórmula estructural es la siguiente:
Cápsulas de 10 mg, 25 mg, 50 mg y 75 mg
Ingrediente activo
clorhidrato de nortriptilina USP.
Cápsulas de 10 mg, 25 mg y 75 mg
ingredientes inactivos
D&C Yellow #10, FD&C Yellow #6, gelatina, fluido de silicona, almidón y dióxido de titanio.
Cápsulas de 50mg
ingredientes inactivos
gelatina, fluido de silicona, almidón y dióxido de titanio.
INDICACIONES
Pamelor™ (nortriptilina HCl) está indicado para el alivio de los síntomas de la depresión. Las depresiones endógenas tienen más probabilidades de aliviarse que otros estados depresivos.
DOSIFICACIÓN Y ADMINISTRACIÓN
Pamelor 25 mg no se recomienda para niños.
Pamelor se administra por vía oral en forma de cápsulas. Se recomiendan dosis inferiores a las habituales para pacientes de edad avanzada y adolescentes. También se recomiendan dosis más bajas para pacientes ambulatorios que para pacientes hospitalizados que estarán bajo estrecha supervisión. El médico debe iniciar la dosificación a un nivel bajo y aumentarla gradualmente, observando cuidadosamente la respuesta clínica y cualquier evidencia de intolerancia. Después de la remisión, es posible que se requiera medicación de mantenimiento durante un período de tiempo más largo a la dosis más baja que mantenga la remisión.
Si un paciente desarrolla efectos secundarios menores, la dosis debe reducirse. El medicamento debe suspenderse de inmediato si se presentan efectos adversos de naturaleza grave o manifestaciones alérgicas.
Dosis habitual para adultos
25 mg tres o cuatro veces al día; la dosificación debe comenzar en un nivel bajo y aumentarse según sea necesario. Como régimen alternativo, la dosis diaria total puede administrarse una vez al día. Cuando se administran dosis superiores a 100 mg diarios, los niveles plasmáticos de nortriptilina deben controlarse y mantenerse en el rango óptimo de 50 a 150 ng/mL. No se recomiendan dosis superiores a 150 mg/día.
Pacientes Ancianos Y Adolescentes
30 a 50 mg/día, en dosis divididas, o la dosis diaria total puede administrarse una vez al día.
Cambio de un paciente a o desde un inhibidor de la monoaminooxidasa (IMAO) destinado a tratar trastornos psiquiátricos
Deben transcurrir al menos 14 días entre la interrupción de un IMAO destinado a tratar trastornos psiquiátricos y el inicio de la terapia con Pamelor. Por el contrario, se deben permitir al menos 14 días después de suspender Pamelor antes de comenzar un IMAO destinado a tratar trastornos psiquiátricos ( CONTRAINDICACIONES ).
Uso de Pamelor 25 mg con otros IMAO, como linezolid o azul de metileno
No inicie Pamelor en un paciente que está siendo tratado con linezolid o azul de metileno intravenoso porque existe un mayor riesgo de síndrome serotoninérgico. En un paciente que requiere un tratamiento más urgente de una condición psiquiátrica, se deben considerar otras intervenciones, incluida la hospitalización (Ver CONTRAINDICACIONES ).
En algunos casos, un paciente que ya recibe terapia con Pamelor puede requerir tratamiento urgente con linezolid o azul de metileno intravenoso. Si no hay disponibles alternativas aceptables al tratamiento con linezolid o azul de metileno intravenoso y se considera que los beneficios potenciales del tratamiento con linezolid o azul de metileno intravenoso superan los riesgos del síndrome serotoninérgico en un paciente en particular, Pamelor 25 mg debe suspenderse de inmediato y linezolid o metileno intravenoso. Se puede administrar azul. Se debe monitorear al paciente para detectar síntomas del síndrome serotoninérgico durante dos semanas o hasta 24 horas después de la última dosis de linezolid o azul de metileno intravenoso, lo que ocurra primero. La terapia con Pamelor puede reanudarse 24 horas después de la última dosis de linezolid o azul de metileno intravenoso (ver ADVERTENCIAS ).
No está claro el riesgo de administrar azul de metileno por vías no intravenosas (como comprimidos orales o inyección local) o en dosis intravenosas muy inferiores a 1 mg/kg con Pamelor 25 mg. No obstante, el médico debe ser consciente de la posibilidad de síntomas emergentes del síndrome serotoninérgico con dicho uso (ver ADVERTENCIAS ).
CÓMO SUMINISTRADO
Pamelor™ (clorhidrato de nortriptilina) Cápsulas USP
Las cápsulas USP de Pamelor™ (clorhidrato de nortriptilina), equivalentes a 10 mg, 25 mg, 50 mg y 75 mg base, están disponibles de la siguiente manera:
10 miligramos : Tapa opaca de color naranja claro impresa “PAMELOR 10 mg” en negro y cuerpo opaco blanco impreso “M” en negro.
Botellas de 30: CDN 0406-9910-03
25 miligramos : Tapa opaca de color naranja claro impresa “PAMELOR 25 mg” en negro y cuerpo opaco blanco impreso “M” en negro.
Botellas de 30: CDN 0406-9911-03
50 miligramos : Tapa opaca blanca impresa “PAMELOR 50 mg” en negro y cuerpo opaco blanco impreso “M” en negro.
Botellas de 30: CDN 0406-9912-03
75 miligramos Tapa opaca de color naranja claro con la inscripción "PAMELOR 75 mg" en negro y cuerpo opaco de color naranja claro con la inscripción "M" en negro.
Botellas de 30: CDN 0406-9913-03
almacenar y dispensar
Almacene a una temperatura de 20° a 25°C (68° a 77°F) [consulte Temperatura ambiente controlada por la USP].
Dispense en un recipiente hermético (USP) con cierre a prueba de niños.
Mallinckrodt, la marca "M", el logotipo de Mallinckrodt Pharmaceuticals y otras marcas son marcas comerciales de una empresa de Mallinckrodt.
Fabricado por: Patheon Inc. Whitby, Ontario, Canadá. L1N 5Z5. Revisado: octubre de 2016
EFECTOS SECUNDARIOS
Nota
En la siguiente lista se incluyen algunas reacciones adversas que no se han informado con este medicamento específico. Sin embargo, las similitudes farmacológicas entre los fármacos antidepresivos tricíclicos requieren que se considere cada una de las reacciones cuando se administra nortriptilina.
Cardiovascular
Hipotensión, hipertensión, taquicardia, palpitaciones, infarto de miocardio, arritmias, bloqueo cardíaco, accidente cerebrovascular.
Psiquiátrico
Estados confusionales (especialmente en ancianos) con alucinaciones, desorientación, delirios; ansiedad, inquietud, agitación; insomnio, pánico, pesadillas; hipomanía; exacerbación de la psicosis.
neurológico
Entumecimiento, hormigueo, parestesias de las extremidades; falta de coordinación, ataxia, temblores; neuropatía periférica; síntomas extrapiramidales; convulsiones, alteración en los patrones de EEG; tinnitus.
anticolinérgico
Boca seca y, rara vez, adenitis sublingual asociada; visión borrosa, alteración de la acomodación, midriasis; estreñimiento, íleo paralítico; retención urinaria, micción retardada, dilatación del tracto urinario.
Alérgico
Erupción cutánea, petequias, urticaria, prurito, fotosensibilización (evitar la exposición excesiva a la luz solar); edema (general o de cara y lengua), fiebre medicamentosa, sensibilidad cruzada con otros medicamentos tricíclicos.
hematológico
depresión de la médula ósea, incluida la agranulocitosis; eosinofilia; púrpura; trombocitopenia.
Gastrointestinal
Náuseas y vómitos, anorexia, malestar epigástrico, diarrea, sabor peculiar, estomatitis, calambres abdominales, lengua negra.
Endocrino
Ginecomastia en el varón, agrandamiento de las mamas y galactorrea en la mujer; aumento o disminución de la libido, impotencia; hinchazón testicular; elevación o depresión de los niveles de azúcar en la sangre; síndrome de secreción inadecuada de ADH (hormona antidiurética).
Otro
Ictericia (simulando obstructiva), función hepática alterada; ganancia o pérdida de peso; transpiración; enrojecimiento; polaquiuria, nicturia; somnolencia, mareos, debilidad, fatiga; dolor de cabeza; hinchazón de la parótida; alopecia.
Síntomas de abstinencia
Aunque estos no son indicativos de adicción, la interrupción abrupta del tratamiento después de una terapia prolongada puede producir náuseas, dolor de cabeza y malestar general.
Experiencia posterior a la comercialización
Se informó la siguiente reacción adversa al medicamento durante el uso posterior a la aprobación de Pamelor. Debido a que esta reacción es informada voluntariamente por una población de tamaño incierto, no siempre es posible estimar la frecuencia de manera confiable.
Trastornos cardíacos - Síndrome de Brugada
Trastornos oculares - glaucoma de ángulo cerrado
INTERACCIONES CON LA DROGAS
Se ha demostrado que la administración de reserpina durante la terapia con un antidepresivo tricíclico produce un efecto "estimulante" en algunos pacientes deprimidos.
Se requiere una estrecha supervisión y un ajuste cuidadoso de la dosis cuando Pamelor 25 mg se usa con otros fármacos anticolinérgicos y simpaticomiméticos.
La administración simultánea de cimetidina y antidepresivos tricíclicos puede producir aumentos clínicamente significativos en las concentraciones plasmáticas del antidepresivo tricíclico. Se debe informar al paciente que la respuesta al alcohol puede ser exagerada.
Se ha comunicado un caso de hipoglucemia importante en un paciente diabético tipo II mantenido con clorpropamida (250 mg/día), tras la adición de nortriptilina (125 mg/día).
Fármacos metabolizados por P450 2D6
La actividad bioquímica del fármaco que metaboliza la isoenzima citocromo P450 2D6 (debrisoquina hidroxilasa) se reduce en un subconjunto de la población caucásica (alrededor del 7 % al 10 % de los caucásicos se denominan “metabolizadores lentos”); Aún no se dispone de estimaciones fiables de la prevalencia de la actividad reducida de la isoenzima P450 2D6 entre las poblaciones asiáticas, africanas y otras. Los metabolizadores lentos tienen concentraciones plasmáticas de antidepresivos tricíclicos (TCA) más altas de lo esperado cuando se les administran las dosis habituales. Dependiendo de la fracción de fármaco metabolizado por P450 2D6, el aumento en la concentración plasmática puede ser pequeño o bastante grande (aumento de 8 veces en el AUC plasmático del TCA).
Además, ciertos fármacos inhiben la actividad de esta isoenzima y hacen que los metabolizadores normales parezcan metabolizadores lentos. Un individuo que está estable con una dosis dada de TCA puede volverse tóxico repentinamente cuando se le administra uno de estos fármacos inhibidores como terapia concomitante. Los fármacos que inhiben el citocromo P450 2D6 incluyen algunos que no son metabolizados por la enzima (quinidina, cimetidina) y muchos que son sustratos del P450 2D6 (muchos otros antidepresivos, fenotiazinas y los antiarrítmicos tipo 1C propafenona y flecainida). Si bien todos los inhibidores selectivos de la recaptación de serotonina (ISRS), por ejemplo, fluoxetina, sertralina y paroxetina, inhiben la P450 2D6, pueden variar en el grado de inhibición. La medida en que las interacciones ISRS TCA pueden plantear problemas clínicos dependerá del grado de inhibición y la farmacocinética del ISRS involucrado. No obstante, se recomienda precaución en la coadministración de TCA con cualquiera de los ISRS y también en el cambio de una clase a otra. De particular importancia, debe transcurrir suficiente tiempo antes de iniciar el tratamiento con ATC en un paciente al que se le retira la fluoxetina, dada la larga vida media del metabolito original y activo (pueden ser necesarias al menos 5 semanas).
El uso concomitante de antidepresivos tricíclicos con fármacos que pueden inhibir el citocromo P450 2D6 puede requerir dosis más bajas que las prescritas normalmente para el antidepresivo tricíclico o el otro fármaco. Además, cada vez que uno de estos otros medicamentos se retira de la coterapia, puede ser necesario aumentar la dosis de antidepresivos tricíclicos. Es deseable controlar los niveles plasmáticos de TCA siempre que se vaya a administrar un TCA junto con otro fármaco conocido por ser un inhibidor de P450 2D6.
ADVERTENCIAS
Empeoramiento clínico y riesgo de suicidio
Los pacientes con trastorno depresivo mayor (MDD), tanto adultos como pediátricos, pueden experimentar un empeoramiento de su depresión y/o la aparición de ideación y comportamiento suicida (suicidalidad) o cambios inusuales en el comportamiento, estén o no tomando medicamentos antidepresivos, y esto el riesgo puede persistir hasta que ocurra una remisión significativa. El suicidio es un riesgo conocido de depresión y ciertos otros trastornos psiquiátricos, y estos trastornos en sí mismos son los predictores más fuertes de suicidio. Sin embargo, desde hace mucho tiempo existe la preocupación de que los antidepresivos puedan tener un papel en la inducción del empeoramiento de la depresión y la aparición de tendencias suicidas en ciertos pacientes durante las primeras fases del tratamiento. Los análisis combinados de ensayos controlados con placebo a corto plazo de medicamentos antidepresivos (ISRS y otros) mostraron que estos medicamentos aumentan el riesgo de pensamientos y conductas suicidas (tendencia suicida) en niños, adolescentes y adultos jóvenes (de 18 a 24 años) con depresión mayor. (TDM) y otros trastornos psiquiátricos. Los estudios a corto plazo no mostraron un aumento en el riesgo de tendencias suicidas con antidepresivos en comparación con placebo en adultos mayores de 24 años; hubo una reducción con los antidepresivos en comparación con el placebo en adultos de 65 años o más.
Los análisis agrupados de ensayos controlados con placebo en niños y adolescentes con TDM, trastorno obsesivo compulsivo (TOC) u otros trastornos psiquiátricos incluyeron un total de 24 ensayos a corto plazo de 9 fármacos antidepresivos en más de 4400 pacientes. Los análisis agrupados de ensayos controlados con placebo en adultos con MDD u otros trastornos psiquiátricos incluyeron un total de 295 ensayos a corto plazo (duración media de 2 meses) de 11 fármacos antidepresivos en más de 77 000 pacientes. Hubo una variación considerable en el riesgo de suicidio entre los fármacos, pero una tendencia hacia un aumento en los pacientes más jóvenes para casi todos los fármacos estudiados. Hubo diferencias en el riesgo absoluto de suicidio entre las diferentes indicaciones, con la mayor incidencia en MDD. Sin embargo, las diferencias de riesgo (fármaco frente a placebo) fueron relativamente estables dentro de los estratos de edad y entre las indicaciones. Estas diferencias de riesgo (diferencia fármaco-placebo en el número de casos de tendencias suicidas por cada 1000 pacientes tratados) se proporcionan en .
No se produjeron suicidios en ninguno de los ensayos pediátricos. Hubo suicidios en los ensayos con adultos, pero el número no fue suficiente para llegar a ninguna conclusión sobre el efecto del fármaco sobre el suicidio.
Se desconoce si el riesgo de suicidio se extiende al uso a largo plazo, es decir, más allá de varios meses. Sin embargo, existe evidencia sustancial de ensayos de mantenimiento controlados con placebo en adultos con depresión de que el uso de antidepresivos puede retrasar la recurrencia de la depresión.
Todos los pacientes que reciben tratamiento con antidepresivos por cualquier indicación deben ser monitoreados adecuadamente y observados de cerca por si empeoran clínicamente, tienen tendencias suicidas y cambios inusuales en el comportamiento, especialmente durante los meses iniciales de un ciclo de terapia con medicamentos, o en momentos de cambios de dosis, ya sea aumentos o disminuye.
Los siguientes síntomas, ansiedad, agitación, ataques de pánico, insomnio, irritabilidad, hostilidad, agresividad, impulsividad, acatisia (inquietud psicomotora), hipomanía y manía, se han informado en pacientes adultos y pediátricos que también reciben tratamiento con antidepresivos para el trastorno depresivo mayor como para otras indicaciones, tanto psiquiátricas como no psiquiátricas. Aunque no se ha establecido un vínculo causal entre la aparición de tales síntomas y el empeoramiento de la depresión y/o la aparición de impulsos suicidas, existe la preocupación de que tales síntomas puedan representar precursores de tendencias suicidas emergentes.
Se debe considerar cambiar el régimen terapéutico, incluida la posibilidad de suspender el medicamento, en pacientes cuya depresión empeora persistentemente, o que están experimentando tendencias suicidas emergentes o síntomas que podrían ser precursores de un empeoramiento de la depresión o tendencias suicidas, especialmente si estos síntomas son severos, abruptos. en el inicio, o no formaban parte de los síntomas de presentación del paciente.
Se debe alertar a las familias y cuidadores de pacientes que reciben tratamiento con antidepresivos por trastorno depresivo mayor u otras indicaciones, tanto psiquiátricas como no psiquiátricas, sobre la necesidad de monitorear a los pacientes para detectar la aparición de agitación, irritabilidad, cambios inusuales en el comportamiento y los demás síntomas descritos anteriormente. , así como el surgimiento de tendencias suicidas, y reportar dichos síntomas inmediatamente a los proveedores de atención médica. Dicho seguimiento debe incluir la observación diaria por parte de las familias y los cuidadores. Las recetas de clorhidrato de nortriptilina se deben escribir para la cantidad más pequeña de cápsulas compatible con un buen manejo del paciente, a fin de reducir el riesgo de sobredosis.
Detección de pacientes para el trastorno bipolar
Un episodio depresivo mayor puede ser la presentación inicial del trastorno bipolar. En general, se cree (aunque no se ha establecido en ensayos controlados) que tratar un episodio de este tipo con un antidepresivo solo puede aumentar la probabilidad de precipitación de un episodio mixto/maníaco en pacientes con riesgo de trastorno bipolar. Se desconoce si alguno de los síntomas descritos anteriormente representa tal conversión. Sin embargo, antes de iniciar el tratamiento con un antidepresivo, los pacientes con síntomas depresivos deben someterse a un cribado adecuado para determinar si tienen riesgo de trastorno bipolar; dicha evaluación debe incluir un historial psiquiátrico detallado, incluidos antecedentes familiares de suicidio, trastorno bipolar y depresión. Cabe señalar que el clorhidrato de nortriptilina no está aprobado para su uso en el tratamiento de la depresión bipolar.
Los pacientes con enfermedades cardiovasculares deben recibir Pamelor 25 mg solo bajo estrecha supervisión debido a la tendencia del fármaco a producir taquicardia sinusal y prolongar el tiempo de conducción. Se han producido infartos de miocardio, arritmias y accidentes cerebrovasculares. La acción antihipertensiva de la guanetidina y agentes similares puede bloquearse. Debido a su actividad anticolinérgica, Pamelor debe usarse con mucha precaución en pacientes con antecedentes de retención urinaria. Los pacientes con antecedentes de convulsiones deben ser seguidos de cerca cuando se administra Pamelor 25 mg, ya que se sabe que este fármaco reduce el umbral convulsivo. Se requiere mucho cuidado si Pamelor se administra a pacientes con hipertiroidismo oa aquellos que reciben medicamentos para la tiroides, ya que pueden desarrollarse arritmias cardíacas.
Pamelor puede afectar las capacidades mentales y/o físicas requeridas para realizar tareas peligrosas, como operar maquinaria o conducir un automóvil; por lo tanto, el paciente debe ser advertido en consecuencia.
El consumo excesivo de alcohol en combinación con la terapia con nortriptilina puede tener un efecto potenciador, lo que puede conducir al peligro de un aumento de los intentos de suicidio o sobredosis, especialmente en pacientes con antecedentes de trastornos emocionales o ideación suicida.
La administración concomitante de quinidina y nortriptilina puede resultar en una vida media plasmática significativamente más larga, un AUC más alto y una depuración más baja de nortriptilina.
Síndrome de serotonina
Se ha informado el desarrollo de un síndrome serotoninérgico potencialmente mortal con IRSN e ISRS, incluido Pamelor 25 mg, solo, pero particularmente con el uso concomitante de otros fármacos serotoninérgicos (incluidos triptanos, antidepresivos tricíclicos, fentanilo, litio, tramadol, triptófano, buspirona y hierba de San Juan) y con fármacos que alteran el metabolismo de la serotonina (en particular, los IMAO, tanto los destinados a tratar trastornos psiquiátricos como otros, como linezolid y azul de metileno intravenoso).
Los síntomas del síndrome serotoninérgico pueden incluir cambios en el estado mental (p. ej., agitación, alucinaciones, delirio y coma), inestabilidad autonómica (p. ej., taquicardia, presión arterial lábil, mareos, diaforesis, sofocos, hipertermia), cambios neuromusculares (p. ej., temblor, rigidez, mioclonías, hiperreflexia, falta de coordinación), convulsiones y/o síntomas gastrointestinales (p. ej., náuseas, vómitos, diarrea). Los pacientes deben ser monitoreados por la aparición del síndrome serotoninérgico.
Está contraindicado el uso concomitante de Pamelor 25 mg con IMAO destinados a tratar trastornos psiquiátricos. Pamelor tampoco debe iniciarse en un paciente que está siendo tratado con IMAO como linezolid o azul de metileno intravenoso. Todos los informes con azul de metileno que proporcionaron información sobre la vía de administración involucraron la administración intravenosa en el rango de dosis de 1 mg/kg a 8 mg/kg. Ningún informe involucró la administración de azul de metileno por otras vías (como tabletas orales o inyección local en tejido) o en dosis más bajas. Puede haber circunstancias en las que sea necesario iniciar el tratamiento con un IMAO como linezolid o azul de metileno intravenoso en un paciente que toma Pamelor. Pamelor 25 mg debe suspenderse antes de iniciar el tratamiento con el IMAO (Ver CONTRAINDICACIONES y DOSIFICACIÓN Y ADMINISTRACIÓN ).
Si el uso concomitante de Pamelor 25 mg con otros medicamentos serotoninérgicos, incluidos triptanos, antidepresivos tricíclicos, fentanilo, litio, tramadol, buspirona, triptófano y hierba de San Juan está clínicamente justificado, se debe informar a los pacientes sobre un posible aumento del riesgo de síndrome serotoninérgico. particularmente durante el inicio del tratamiento y los aumentos de dosis.
El tratamiento con Pamelor 25 mg y cualquier agente serotoninérgico concomitante debe interrumpirse inmediatamente si se presentan los eventos anteriores y debe iniciarse un tratamiento sintomático de apoyo.
Desenmascaramiento del síndrome de Brugada
Ha habido informes posteriores a la comercialización de una posible asociación entre el tratamiento con Pamelor y el desenmascaramiento del síndrome de Brugada. El síndrome de Brugada es un trastorno caracterizado por síncope, hallazgos electrocardiográficos (ECG) anormales y riesgo de muerte súbita. Por lo general, Pamelor debe evitarse en pacientes con síndrome de Brugada o en aquellos con sospecha de síndrome de Brugada.
Glaucoma de ángulo cerrado
La dilatación pupilar que ocurre después del uso de muchos medicamentos antidepresivos, incluido Pamelor 25 mg, puede desencadenar un ataque de ángulo cerrado en un paciente con ángulos anatómicamente estrechos que no tienen una iridectomía permeable.
Uso en el embarazo
No se ha establecido el uso seguro de Pamelor durante el embarazo y la lactancia; por lo tanto, cuando el fármaco se administra a pacientes embarazadas, madres lactantes o mujeres en edad fértil, se deben sopesar los posibles beneficios frente a los posibles riesgos. Los estudios de reproducción animal han arrojado resultados no concluyentes.
PRECAUCIONES
Información para pacientes
Los prescriptores u otros profesionales de la salud deben informar a los pacientes, sus familias y sus cuidadores sobre los beneficios y riesgos asociados con el tratamiento con clorhidrato de nortriptilina y deben asesorarlos sobre su uso apropiado. Un paciente Guía de medicamentos sobre “Medicamentos antidepresivos, depresión y otras enfermedades mentales graves y pensamientos o acciones suicidas” está disponible para el clorhidrato de nortriptilina. El prescriptor o el profesional de la salud debe instruir a los pacientes, sus familias y sus cuidadores para que lean la Guía del medicamento y debe ayudarlos a comprender su contenido. Los pacientes deben tener la oportunidad de discutir el contenido de la Guía de medicamentos y para obtener respuestas a cualquier pregunta que puedan tener. El texto completo de la Guía del medicamento se reproduce al final de este documento.
Se debe informar a los pacientes sobre los siguientes problemas y pedirles que alerten a su prescriptor si ocurren mientras toman clorhidrato de nortriptilina.
Empeoramiento clínico y riesgo de suicidio
Se debe alentar a los pacientes, sus familias y sus cuidadores a estar alerta ante la aparición de ansiedad, agitación, ataques de pánico, insomnio, irritabilidad, hostilidad, agresividad, impulsividad, acatisia (inquietud psicomotora), hipomanía, manía, otros cambios inusuales en el comportamiento. , empeoramiento de la depresión e ideación suicida, especialmente al principio del tratamiento con antidepresivos y cuando la dosis se ajusta hacia arriba o hacia abajo. Se debe recomendar a las familias y cuidadores de los pacientes que estén atentos a la aparición de dichos síntomas en el día a día, ya que los cambios pueden ser abruptos. Dichos síntomas deben informarse al médico o al profesional de la salud del paciente, especialmente si son graves, de inicio repentino o no formaban parte de los síntomas que presentaba el paciente. Síntomas como estos pueden estar asociados con un mayor riesgo de pensamientos y conductas suicidas e indican la necesidad de un control muy estricto y posiblemente cambios en la medicación.
El uso de Pamelor en pacientes esquizofrénicos puede resultar en una exacerbación de la psicosis o puede activar síntomas esquizofrénicos latentes. Si el fármaco se administra a pacientes hiperactivos o agitados, puede producirse un aumento de la ansiedad y la agitación. En pacientes maníaco-depresivos, Pamelor puede provocar la aparición de síntomas de la fase maníaca.
El uso de Pamelor puede despertar una hostilidad problemática del paciente. Las convulsiones epileptiformes pueden acompañar a su administración, como ocurre con otros fármacos de su clase.
Cuando sea imprescindible, el fármaco puede administrarse con terapia electroconvulsiva, aunque los peligros pueden aumentar. Suspenda el medicamento durante varios días, si es posible, antes de la cirugía electiva.
La posibilidad de un intento de suicidio por parte de un paciente deprimido permanece después del inicio del tratamiento; en este sentido, es importante que se dispense la menor cantidad posible de medicamento en cada momento.
Se han informado tanto la elevación como la disminución de los niveles de azúcar en la sangre.
Se debe advertir a los pacientes que tomar Pamelor 25 mg puede causar una dilatación pupilar leve que, en personas susceptibles, puede provocar un episodio de glaucoma de ángulo cerrado. El glaucoma preexistente casi siempre es un glaucoma de ángulo abierto porque el glaucoma de ángulo cerrado, cuando se diagnostica, se puede tratar definitivamente con iridectomía. El glaucoma de ángulo abierto no es un factor de riesgo para el glaucoma de ángulo cerrado. Los pacientes pueden desear ser examinados para determinar si son susceptibles al cierre del ángulo y someterse a un procedimiento profiláctico (p. ej., iridectomía), si son susceptibles.
Inhibidores de la monoaminooxidasa (IMAO)
(Ver CONTRAINDICACIONES , ADVERTENCIAS , y DOSIFICACIÓN Y ADMINISTRACIÓN .)
Fármacos serotoninérgicos
(Ver CONTRAINDICACIONES , ADVERTENCIAS , y DOSIFICACIÓN Y ADMINISTRACIÓN .)
Uso pediátrico
No se ha establecido la seguridad y eficacia en la población pediátrica (ver CUADRO DE ADVERTENCIA y ADVERTENCIAS , Empeoramiento Clínico y Riesgo de Suicidio). Cualquiera que esté considerando el uso de clorhidrato de nortriptilina en un niño o adolescente debe sopesar los riesgos potenciales con la necesidad clínica.
Uso geriátrico
Los estudios clínicos de Pamelor no incluyeron un número suficiente de sujetos de 65 años o más para determinar si responden de manera diferente a los sujetos más jóvenes. Otra experiencia clínica informada indica que, al igual que con otros antidepresivos tricíclicos, los eventos adversos hepáticos (caracterizados principalmente por ictericia y enzimas hepáticas elevadas) se observan muy raramente en pacientes geriátricos y se han informado muertes asociadas con daño hepático colestásico en casos aislados. Debe controlarse la función cardiovascular, en particular las arritmias y las fluctuaciones de la presión arterial. También ha habido informes de estados de confusión después de la administración de antidepresivos tricíclicos en ancianos. También se han informado concentraciones plasmáticas más altas del metabolito activo de nortriptilina, 10-hidroxinortriptilina, en pacientes de edad avanzada. Al igual que con otros antidepresivos tricíclicos, la selección de la dosis para un paciente de edad avanzada generalmente debe limitarse a la dosis diaria total efectiva más pequeña (ver DOSIFICACIÓN Y ADMINISTRACIÓN ).
SOBREDOSIS
Pueden ocurrir muertes por sobredosis con esta clase de medicamentos. La ingestión de múltiples drogas (incluido el alcohol) es común en la sobredosis deliberada de antidepresivos tricíclicos. Como el manejo es complejo y cambiante, se recomienda que el médico se comunique con un centro de control de intoxicaciones para obtener información actualizada sobre el tratamiento. Los signos y síntomas de toxicidad se desarrollan rápidamente después de una sobredosis de antidepresivos tricíclicos, por lo que se requiere vigilancia hospitalaria lo antes posible.
Manifestaciones
Las manifestaciones críticas de sobredosis incluyen: arritmias cardíacas, hipotensión grave, shock, insuficiencia cardíaca congestiva, edema pulmonar, convulsiones y depresión del SNC, incluido el coma. Los cambios en el electrocardiograma, particularmente en el eje QRS o el ancho, son indicadores clínicamente significativos de toxicidad por antidepresivos tricíclicos.
Otros signos de sobredosis pueden incluir: confusión, inquietud, alteración de la concentración, alucinaciones visuales transitorias, pupilas dilatadas, agitación, reflejos hiperactivos, estupor, somnolencia, rigidez muscular, vómitos, hipotermia, hiperpirexia o cualquiera de los síntomas agudos enumerados a continuación. REACCIONES ADVERSAS . Ha habido informes de pacientes que se recuperan de sobredosis de nortriptilina de hasta 525 mg.
administración
General
Obtenga un ECG e inicie inmediatamente la monitorización cardíaca. Proteja las vías respiratorias del paciente, establezca una vía intravenosa e inicie la descontaminación gástrica. Es necesario un mínimo de seis horas de observación con monitoreo cardíaco y observación de signos de depresión respiratoria o del SNC, hipotensión, arritmias cardíacas y/o bloqueos de conducción, y convulsiones. Si se presentan signos de toxicidad en cualquier momento durante este período, se requiere un seguimiento prolongado. Hay informes de casos de pacientes que sucumbieron a arritmias fatales después de una sobredosis; estos pacientes tenían evidencia clínica de envenenamiento significativo antes de la muerte y la mayoría recibió una descontaminación gastrointestinal inadecuada. La monitorización de los niveles plasmáticos del fármaco no debe guiar el tratamiento del paciente.
Descontaminación Gastrointestinal
Todos los pacientes con sospecha de sobredosis de antidepresivos tricíclicos deben recibir descontaminación gastrointestinal. Esto debe incluir un lavado gástrico de gran volumen seguido de carbón activado. Si la conciencia está alterada, se debe asegurar la vía aérea antes del lavado. LA ÉMESIS ESTÁ CONTRAINDICADA.
Cardiovascular
Una duración máxima de QRS de derivación de extremidad de ≥0,10 segundos puede ser la mejor indicación de la gravedad de la sobredosis. Se debe usar bicarbonato de sodio intravenoso para mantener el pH sérico en el rango de 7,45 a 7,55. Si la respuesta del pH es inadecuada, también se puede utilizar la hiperventilación. El uso concomitante de hiperventilación y bicarbonato de sodio debe hacerse con extrema precaución, con monitoreo frecuente del pH. Un pH > 7,60 o una pCO
SNC
En pacientes con depresión del SNC, se recomienda la intubación temprana debido al potencial de deterioro abrupto. Las convulsiones deben controlarse con benzodiazepinas o, si no son eficaces, con otros anticonvulsivos (p. ej., fenobarbital, fenitoína). No se recomienda la fisostigmina excepto para tratar síntomas potencialmente mortales que no han respondido a otras terapias, y solo en consulta con un centro de control de envenenamiento.
Seguimiento Psiquiátrico
Dado que la sobredosis suele ser deliberada, los pacientes pueden intentar suicidarse por otros medios durante la fase de recuperación. La derivación psiquiátrica puede ser apropiada.
Manejo pediátrico
Los principios de manejo de las sobredosis de niños y adultos son similares. Se recomienda enfáticamente que el médico se comunique con el centro local de control de envenenamiento para un tratamiento pediátrico específico.
CONTRAINDICACIONES
Inhibidores de la monoaminooxidasa (IMAO)
El uso de IMAO destinados a tratar trastornos psiquiátricos con Pamelor 25 mg o dentro de los 14 días posteriores a la interrupción del tratamiento con Pamelor 25 mg está contraindicado debido a un mayor riesgo de síndrome serotoninérgico. También está contraindicado el uso de Pamelor 25 mg dentro de los 14 días posteriores a la interrupción de un IMAO destinado a tratar trastornos psiquiátricos (ver ADVERTENCIAS y DOSIFICACIÓN Y ADMINISTRACIÓN ).
También está contraindicado iniciar Pamelor 25 mg en un paciente que está siendo tratado con IMAO como linezolid o azul de metileno intravenoso debido a un mayor riesgo de síndrome serotoninérgico (ver ADVERTENCIAS y DOSIFICACIÓN Y ADMINISTRACIÓN ).
Hipersensibilidad a los antidepresivos tricíclicos
La sensibilidad cruzada entre Pamelor y otras dibenzazepinas es una posibilidad.
Infarto de miocardio
Pamelor 25 mg está contraindicado durante el período de recuperación aguda después de un infarto de miocardio.
FARMACOLOGÍA CLÍNICA
Actualmente se desconoce el mecanismo de elevación del estado de ánimo por los antidepresivos tricíclicos. Pamelor 25mg no es un inhibidor de la monoaminooxidasa. Inhibe la actividad de agentes tan diversos como la histamina, la 5-hidroxitriptamina y la acetilcolina. Aumenta el efecto presor de la norepinefrina pero bloquea la respuesta presora de la fenetilamina. Los estudios sugieren que Pamelor 25 mg interfiere con el transporte, la liberación y el almacenamiento de catecolaminas. Las técnicas de condicionamiento operante en ratas y palomas sugieren que Pamelor tiene una combinación de propiedades estimulantes y depresoras.
INFORMACIÓN DEL PACIENTE
Pamelor™ (clorhidrato de nortriptilina) Cápsulas USP
Medicamentos antidepresivos, depresión y otras enfermedades mentales graves, y pensamientos o acciones suicidas
Lea la Guía del medicamento que viene con su medicamento antidepresivo o el de su familiar. Esta Guía del medicamento solo trata sobre el riesgo de pensamientos y acciones suicidas con medicamentos antidepresivos.
Hable con su proveedor de atención médica o el de su familiar sobre:
- todos los riesgos y beneficios del tratamiento con medicamentos antidepresivos
- todas las opciones de tratamiento para la depresión u otra enfermedad mental grave
¿Cuál es la información más importante que debo saber sobre los medicamentos antidepresivos, la depresión y otras enfermedades mentales graves y los pensamientos o acciones suicidas?
- Preste mucha atención a cualquier cambio, especialmente a los repentinos, en el estado de ánimo, el comportamiento, los pensamientos o los sentimientos. Esto es muy importante cuando se inicia un medicamento antidepresivo o cuando se cambia la dosis.
- Llame al proveedor de atención médica de inmediato para informar cambios nuevos o repentinos en el estado de ánimo, el comportamiento, los pensamientos o los sentimientos.
- Mantenga todas las visitas de seguimiento con el proveedor de atención médica según lo programado. Llame al proveedor de atención médica entre visitas según sea necesario, especialmente si le preocupan los síntomas.
Llame a un proveedor de atención médica de inmediato si usted o un miembro de su familia tienen alguno de los siguientes síntomas, especialmente si son nuevos, empeoran o le preocupan:
- pensamientos sobre el suicidio o la muerte
- intentos de suicidio
- depresión nueva o peor
- ansiedad nueva o peor
- sentirse muy agitado o inquieto
- ataques de pánico
- dificultad para dormir (insomnio)
- irritabilidad nueva o peor
- Actuar agresivo, estar enojado o violento.
- actuando sobre impulsos peligrosos
- un aumento extremo en la actividad y el habla (manía)
- otros cambios inusuales en el comportamiento o el estado de ánimo
Problemas visuales
- dolor de ojo
- cambios en la visión
- hinchazón o enrojecimiento en o alrededor del ojo
Solo algunas personas corren el riesgo de tener estos problemas. Es posible que desee someterse a un examen de la vista para ver si está en riesgo y recibir tratamiento preventivo si lo está.
¿Quién no debe tomar Pamelor?
No tome Pamelor si usted:
- tomar un inhibidor de la monoaminooxidasa (IMAO). Pregúntele a su proveedor de atención médica o farmacéutico si no está seguro si está tomando un IMAO, incluido el antibiótico linezolid.
- No tome un IMAO dentro de las 2 semanas posteriores a la suspensión de Pamelor 25 mg a menos que su médico se lo indique.
- No comience a tomar Pamelor 25 mg si dejó de tomar un IMAO en las últimas 2 semanas a menos que su médico se lo indique.
¿Qué más necesito saber sobre los medicamentos antidepresivos?
- Nunca deje de tomar un medicamento antidepresivo sin hablar primero con un proveedor de atención médica. Detener un medicamento antidepresivo repentinamente puede causar otros síntomas.
- Los antidepresivos son medicamentos que se usan para tratar la depresión y otras enfermedades. Es importante discutir todos los riesgos de tratar la depresión y también los riesgos de no tratarla. Los pacientes y sus familias u otros cuidadores deben analizar todas las opciones de tratamiento con el proveedor de atención médica, no solo el uso de antidepresivos.
- Las medicinas antidepresivas tienen otros efectos secundarios. Hable con el proveedor de atención médica sobre los efectos secundarios del medicamento recetado para usted o su familiar.
- Los medicamentos antidepresivos pueden interactuar con otros medicamentos. Conozca todos los medicamentos que toma usted o su familiar. Mantenga una lista de todos los medicamentos para mostrársela al proveedor de atención médica. No empiece a tomar nuevos medicamentos sin antes consultar con su proveedor de atención médica.
- No todos los medicamentos antidepresivos recetados para niños están aprobados por la FDA para su uso en niños. Hable con el proveedor de atención médica de su hijo para obtener más información.
Llame a su médico para obtener asesoramiento médico sobre los efectos secundarios. Puede informar los efectos secundarios a la FDA llamando al 1-800-FDA-1088.
Esta Guía del medicamento ha sido aprobada por la Administración de Alimentos y Medicamentos de EE. UU.
