Decadron 0.5mg Dexamethason Uso, efectos secundarios, resistencia y dosis. Precio en farmacia online. Medicamentos genericos sin receta.
¿Qué es Decadron 0.5mg y cómo se usa?
Decadron (dexametasona) es un corticosteroide, similar a una hormona natural producida por las glándulas suprarrenales, que se usa para tratar la artritis, la piel, la sangre, los riñones, los ojos, la tiroides, los trastornos intestinales, las alergias graves y el asma. Decadron 0.5mg también se usa para tratar ciertos tipos de cáncer y, ocasionalmente, edema cerebral. La marca Decadron 0.5mg ya no está disponible en los EE. UU.; puede estar disponible como genérico.
¿Cuáles son los efectos secundarios de Decadron 0.5mg?
Los efectos secundarios de Decadron (dexametasona) pueden incluir:
- náuseas,
- vómitos,
- malestar estomacal,
- dolor de cabeza,
- mareo,
- acné,
- erupción cutanea,
- aumento del crecimiento del cabello,
- periodos menstruales irregulares,
- problemas para dormir,
- Apetito incrementado,
- aumento de peso,
- moretones con facilidad,
- ansiedad, o
- depresión.
Los efectos secundarios de Decadron (dexametasona) enumerados anteriormente pueden volverse graves e incluyen:
- sangrado gastrointestinal,
- mayor susceptibilidad a muchos tipos de infecciones, y
- hinchazón.
DESCRIPCIÓN
Las tabletas DECADRON® (dexametasona, USP), para administración oral, se suministran en dos potencias, 0,5 mg y 0,75 mg. Los ingredientes inactivos son fosfato de calcio, lactosa, estearato de magnesio y almidón. Las tabletas DECADRON 0.5 mg también contienen D&C Yellow 10 y FD&C Yellow 6. Las tabletas DECADRON 0.75 mg también contienen FD&C Blue 1.
El peso molecular de la dexametasona es 392,47. Se designa químicamente como 9-fluoro-11β,17,21trihidroxi-16α-metilpregna-1,4-dieno-3,20-diona. La fórmula empírica es C22H29FO5 y la fórmula estructural es:
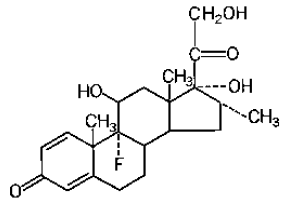
La dexametasona, un esteroide adrenocortical sintético, es un polvo cristalino inodoro de color blanco a prácticamente blanco. Es estable en el aire. Es practicamente insoluble en agua.
INDICACIONES
Estados alérgicos
Control de condiciones alérgicas graves o incapacitantes intratables para ensayos adecuados de tratamiento convencional en asma, dermatitis atópica, dermatitis de contacto, reacciones de hipersensibilidad a medicamentos, rinitis alérgica perenne o estacional y enfermedad del suero.
Enfermedades dermatológicas
Dermatitis ampollosa herpetiforme, eritrodermia exfoliativa, micosis fungoide, pénfigo y eritema multiforme grave (síndrome de Stevens-Johnson).
Desordenes endocrinos
Insuficiencia adrenocortical primaria o secundaria (la hidrocortisona o la cortisona es el fármaco de elección; puede usarse junto con análogos de mineralocorticoides sintéticos cuando corresponda; en la infancia es de particular importancia la suplementación con mineralocorticoides), hiperplasia suprarrenal congénita, hipercalcemia asociada con cáncer y tiroiditis no supurativa.
Enfermedades Gastrointestinales
Ayudar al paciente durante un período crítico de la enfermedad en enteritis regional y colitis ulcerosa.
Trastornos hematológicos
Anemia hemolítica adquirida (autoinmune), anemia hipoplásica congénita (eritroide) (anemia de Diamond-Blackfan), púrpura trombocitopénica idiopática en adultos, aplasia pura de glóbulos rojos y casos seleccionados de trombocitopenia secundaria.
Misceláneas
Pruebas de diagnóstico de hiperfunción adrenocortical, triquinosis con compromiso neurológico o miocárdico, meningitis tuberculosa con bloqueo subaracnoideo o bloqueo inminente cuando se usa con quimioterapia antituberculosa apropiada.
Enfermedades Neoplásicas
Para el manejo paliativo de leucemias y linfomas.
Sistema nervioso
Exacerbaciones agudas de esclerosis múltiple, edema cerebral asociado con tumor cerebral primario o metastásico, craneotomía o lesión en la cabeza.
Enfermedades Oftálmicas
Oftalmía simpática, arteritis temporal, uveítis y afecciones inflamatorias oculares que no responden a los corticosteroides tópicos.
Enfermedades Renales
Para inducir una diuresis o remisión de la proteinuria en el síndrome nefrótico idiopático o por lupus eritematoso.
Enfermedades respiratorias
Beriliosis, tuberculosis pulmonar fulminante o diseminada cuando se usa junto con quimioterapia antituberculosa adecuada, neumonías eosinofílicas idiopáticas, sarcoidosis sintomática.
Trastornos reumáticos
Como tratamiento complementario para la administración a corto plazo (para ayudar al paciente a superar un episodio agudo o una exacerbación) en artritis gotosa aguda, carditis reumática aguda, espondilitis anquilosante, artritis psoriásica, artritis reumatoide, incluida la artritis reumatoide juvenil (casos seleccionados pueden requerir dosis bajas de terapia de mantenimiento). Para el tratamiento de dermatomiositis, polimiositis y lupus eritematoso sistémico.
DOSIFICACIÓN Y ADMINISTRACIÓN
Para administración oral
La dosis inicial varía de 0,75 a 9 mg al día dependiendo de la enfermedad a tratar.
Debe enfatizarse que los requisitos de dosificación son variables y deben individualizarse en función de la enfermedad a tratar y la respuesta del paciente.
Después de notar una respuesta favorable, se debe determinar la dosis de mantenimiento adecuada disminuyendo la dosis inicial del fármaco en pequeños decrementos a intervalos de tiempo apropiados hasta alcanzar la dosis más baja que mantenga una respuesta clínica adecuada.
Las situaciones que pueden hacer que sea necesario ajustar la dosis son los cambios en el estado clínico secundarios a remisiones o exacerbaciones en el proceso de la enfermedad, la capacidad de respuesta individual del paciente al fármaco y el efecto de la exposición del paciente a situaciones estresantes que no están directamente relacionadas con la entidad patológica bajo tratamiento. En esta última situación, puede ser necesario aumentar la dosis del corticosteroide durante un período de tiempo acorde con la condición del paciente. Si después de una terapia a largo plazo se va a suspender el fármaco, se recomienda que se retire gradualmente en lugar de abruptamente.
En el tratamiento de las exacerbaciones agudas de la esclerosis múltiple, se ha demostrado que son eficaces las dosis diarias de 30 mg de dexametasona durante una semana seguidas de 4 a 12 mg en días alternos durante un mes (ver PRECAUCIONES , Neurosiquiátrico ).
En pacientes pediátricos, la dosis inicial de dexametasona puede variar según la entidad específica de la enfermedad que se esté tratando. El rango de dosis inicial es de 0,02 a 0,3 mg/kg/día en tres o cuatro tomas fraccionadas (0,6 a 9 mg/m2bsa/día).
Con fines de comparación, la siguiente es la dosis equivalente en miligramos de los diversos corticosteroides:
Estas relaciones de dosis se aplican solo a la administración oral o intravenosa de estos compuestos. Cuando estas sustancias o sus derivados se inyectan por vía intramuscular o en los espacios articulares, sus propiedades relativas pueden verse muy alteradas.
En trastornos alérgicos agudos autolimitados o exacerbaciones agudas de trastornos alérgicos crónicos, se sugiere el siguiente esquema de dosificación que combina terapia parenteral y oral:
Inyección de fosfato sódico de dexametasona, USP 4 mg por ml:
Primer día 1 o 2 ml, tabletas intramusculares de DECADRON, 0.75 mg: Segundo día 4 tabletas en dos tomas divididas Tercer día 4 tabletas en dos tomas divididas Cuarto día 2 tabletas en dos tomas divididas Quinto día 1 tableta Sexto día 1 tableta Séptimo día Sin tratamiento Visita de seguimiento del octavo día
Este programa está diseñado para garantizar una terapia adecuada durante los episodios agudos, al tiempo que minimiza el riesgo de sobredosis en casos crónicos.
En el edema cerebral, la inyección de fosfato sódico de dexametasona, USP, generalmente se administra inicialmente en una dosis de 10 mg por vía intravenosa seguida de 4 mg cada seis horas por vía intramuscular hasta que desaparezcan los síntomas del edema cerebral. La respuesta generalmente se nota dentro de las 12 a 24 horas y la dosis puede reducirse después de dos a cuatro días y suspenderse gradualmente durante un período de cinco a siete días. Para el manejo paliativo de pacientes con tumores cerebrales recurrentes o inoperables, la terapia de mantenimiento con inyección de fosfato sódico de dexametasona, tabletas USP o DECADRON en una dosis de 2 mg dos o tres veces al día puede ser eficaz.
Pruebas de supresión de dexametasona
CÓMO SUMINISTRADO
tabletas DECADRÓN son tabletas comprimidas de forma pentagonal, coloreadas para distinguir la potencia. Están marcados y codificados en un lado y grabados con DECADRON 0.5 mg en el otro. Están disponibles de la siguiente manera:
Nº 7601 — 0,75 mg , de color verde azulado y codificado MSD 63.
CDN 0006-0063-12 5-12 PAK* (paquete de 12) CDN 0006-0063-68 botellas de 100.
n.° 7598 — 0,5 mg , de color amarillo y codificado MSD 41.
CDN 0006-0041-68 botellas de 100.
Almacenamiento
Almacenar a temperatura ambiente controlada de 20 a 25 °C (68 a 77 °F).
Fabricado por: Merck Sharp & Dohme Corp., una subsidiaria de Merck & Co., Inc., Whitehouse Station, NJ 08889, EE. UU. Revisado: julio de 2016
EFECTOS SECUNDARIOS
Se han informado las siguientes reacciones adversas con DECADRON u otros corticosteroides:
Reacciones alérgicas
Reacción anafilactoide, anafilaxia, angioedema.
Cardiovascular
Bradicardia, paro cardíaco, arritmias cardíacas, agrandamiento cardíaco, colapso circulatorio, insuficiencia cardíaca congestiva, embolia grasa, hipertensión, miocardiopatía hipertrófica en bebés prematuros, ruptura de miocardio después de un infarto de miocardio reciente (ver ADVERTENCIAS , Cardio-Renal ), edema, edema pulmonar, síncope, taquicardia, tromboembolismo, tromboflebitis, vasculitis.
dermatológico
Acné, dermatitis alérgica, piel seca y escamosa, equimosis y petequias, eritema, alteración de la cicatrización de heridas, aumento de la sudoración, erupción cutánea, estrías, supresión de las reacciones a las pruebas cutáneas, piel frágil y fina, adelgazamiento del cabello del cuero cabelludo, urticaria.
Endocrino
Disminución de la tolerancia a los carbohidratos y la glucosa, desarrollo del estado cushingoide, hiperglucemia, glucosuria, hirsutismo, hipertricosis, aumento de los requisitos de insulina o agentes hipoglucemiantes orales en la diabetes, manifestaciones de diabetes mellitus latente, irregularidades menstruales, falta de respuesta adrenocortical y pituitaria secundaria (particularmente en momentos de estrés). , como en trauma, cirugía o enfermedad), supresión del crecimiento en pacientes pediátricos.
Alteraciones de líquidos y electrolitos
Insuficiencia cardíaca congestiva en pacientes susceptibles, retención de líquidos, alcalosis hipopotasémica, pérdida de potasio, retención de sodio, síndrome de lisis tumoral.
Gastrointestinal
Distensión abdominal, elevación de los niveles de enzimas hepáticas en suero (normalmente reversible tras la suspensión), hepatomegalia, aumento del apetito, náuseas, pancreatitis, úlcera péptica con posible perforación y hemorragia, perforación del intestino delgado y grueso (particularmente en pacientes con enfermedad inflamatoria intestinal), esofagitis ulcerosa.
Metabólico
Balance de nitrógeno negativo debido al catabolismo de proteínas.
musculoesquelético
Necrosis aséptica de cabezas femorales y humerales, pérdida de masa muscular, debilidad muscular, osteoporosis, fractura patológica de huesos largos, miopatía esteroidea, ruptura de tendones, fracturas vertebrales por compresión.
Neurológico/Psiquiátrico
Convulsiones, depresión, inestabilidad emocional, euforia, dolor de cabeza, aumento de la presión intracraneal con papiledema (pseudotumor cerebri) generalmente después de la interrupción del tratamiento, insomnio, cambios de humor, neuritis, neuropatía, parestesias, cambios de personalidad, trastornos psíquicos, vértigo.
Oftálmico
Exoftalmos, glaucoma, aumento de la presión intraocular, cataratas subcapsulares posteriores.
Otro
Depósitos de grasa anormales, disminución de la resistencia a las infecciones, hipo, aumento o disminución de la motilidad y número de espermatozoides, malestar general, cara de luna llena, aumento de peso.
INTERACCIONES CON LA DROGAS
Aminoglutetimida
La aminoglutetimida puede disminuir la supresión suprarrenal por los corticosteroides.
Inyección de anfotericina B y agentes reductores de potasio
Cuando los corticosteroides se administran de forma concomitante con agentes que reducen el potasio (p. ej., anfotericina B, diuréticos), los pacientes deben ser observados de cerca por si desarrollan hipopotasemia. Además, se han notificado casos en los que el uso concomitante de anfotericina B e hidrocortisona fue seguido de agrandamiento cardíaco e insuficiencia cardíaca congestiva.
antibióticos
Se ha informado que los antibióticos macrólidos causan una disminución significativa en la depuración de corticosteroides (ver INTERACCIONES CON LA DROGAS , Inductores, inhibidores y sustratos de enzimas hepáticas ).
Anticolinesterasas
El uso concomitante de agentes anticolinesterásicos y corticosteroides puede producir debilidad severa en pacientes con miastenia grave. Si es posible, los agentes anticolinesterásicos deben retirarse al menos 24 horas antes de iniciar la terapia con corticosteroides.
Anticoagulantes Orales
La coadministración de corticosteroides y warfarina generalmente da como resultado la inhibición de la respuesta a la warfarina, aunque ha habido algunos informes contradictorios. Por lo tanto, los índices de coagulación deben monitorearse con frecuencia para mantener el efecto anticoagulante deseado.
Antidiabéticos
Debido a que los corticosteroides pueden aumentar las concentraciones de glucosa en sangre, es posible que sea necesario ajustar la dosis de los agentes antidiabéticos.
Fármacos antituberculosos
Las concentraciones séricas de isoniazida pueden disminuir.
colestiramina
La colestiramina puede aumentar el aclaramiento de los corticosteroides.

ciclosporina
Puede ocurrir un aumento de la actividad tanto de la ciclosporina como de los corticosteroides cuando los dos se usan al mismo tiempo. Se han informado convulsiones con este uso concurrente.
Prueba de supresión de dexametasona (DST)
Se han informado resultados falsos negativos en la prueba de supresión con dexametasona (DST) en pacientes tratados con indometacina. Por lo tanto, los resultados de la PSD deben interpretarse con precaución en estos pacientes.
Glucósidos digitálicos
Los pacientes que toman glucósidos digitálicos pueden tener un mayor riesgo de arritmias debido a la hipopotasemia.
efedrina
La efedrina puede aumentar la eliminación metabólica de los corticosteroides, lo que da como resultado una disminución de los niveles sanguíneos y una disminución de la actividad fisiológica, lo que requiere un aumento de la dosis de corticosteroides.
Estrógenos, incluidos los anticonceptivos orales
Los estrógenos pueden disminuir el metabolismo hepático de ciertos corticosteroides, aumentando así su efecto.
Inductores, inhibidores y sustratos de enzimas hepáticas
Los fármacos que inducen la actividad enzimática del citocromo P450 3A4 (CYP 3A4) (p. ej., barbitúricos, fenitoína, carbamazepina, rifampicina) pueden aumentar el metabolismo de los corticosteroides y requieren que se aumente la dosis del corticosteroide. Los fármacos que inhiben el CYP 3A4 (p. ej., ketoconazol, antibióticos macrólidos como la eritromicina) tienen el potencial de aumentar las concentraciones plasmáticas de corticosteroides. La dexametasona es un inductor moderado de CYP 3A4. La administración concomitante con otros medicamentos que son metabolizados por CYP 3A4 (p. ej., indinavir, eritromicina) puede aumentar su eliminación, lo que resulta en una disminución de la concentración plasmática.
ketoconazol
Se ha informado que el ketoconazol disminuye el metabolismo de ciertos corticosteroides hasta en un 60%, lo que aumenta el riesgo de efectos secundarios de los corticosteroides. Además, el ketoconazol solo puede inhibir la síntesis de corticosteroides suprarrenales y puede causar insuficiencia suprarrenal durante la suspensión de los corticosteroides.
Agentes antiinflamatorios no esteroideos (AINE)
El uso concomitante de aspirina (u otros agentes antiinflamatorios no esteroideos) y corticosteroides aumenta el riesgo de efectos secundarios gastrointestinales. La aspirina debe usarse con precaución junto con los corticosteroides en la hipoprotrombinemia. El aclaramiento de salicilatos puede aumentar con el uso concomitante de corticosteroides.
fenitoína
En la experiencia posterior a la comercialización, ha habido informes de aumentos y disminuciones en los niveles de fenitoína con la administración concomitante de dexametasona, lo que lleva a alteraciones en el control de las convulsiones.
Pruebas cutáneas
Los corticosteroides pueden suprimir las reacciones a las pruebas cutáneas.
talidomida
La coadministración con talidomida debe emplearse con precaución, ya que se ha informado necrólisis epidérmica tóxica con el uso concomitante.
Vacunas
Los pacientes que reciben terapia con corticosteroides pueden mostrar una respuesta disminuida a los toxoides y vacunas vivas o inactivadas debido a la inhibición de la respuesta de anticuerpos. Los corticosteroides también pueden potenciar la replicación de algunos organismos contenidos en las vacunas vivas atenuadas. La administración rutinaria de vacunas o toxoides se debe diferir hasta que se interrumpa la terapia con corticosteroides si es posible (ver ADVERTENCIAS , Infecciones, Vacunación ).
ADVERTENCIAS
General
Se han producido casos raros de reacciones anafilactoides en pacientes que reciben terapia con corticosteroides (ver REACCIONES ADVERSAS ).
El aumento de la dosis de corticosteroides de acción rápida está indicado en pacientes en tratamiento con corticosteroides sometidos a cualquier estrés inusual antes, durante y después de la situación estresante.
Cardio-Renal
Las dosis medias y grandes de corticosteroides pueden causar elevación de la presión arterial, retención de sodio y agua y aumento de la excreción de potasio. Es menos probable que ocurran estos efectos con los derivados sintéticos, excepto cuando se usan en grandes dosis. Puede ser necesaria la restricción de sal en la dieta y la suplementación con potasio. Todos los corticosteroides aumentan la excreción de calcio.
Los informes de la literatura sugieren una asociación aparente entre el uso de corticosteroides y la ruptura de la pared libre del ventrículo izquierdo después de un infarto de miocardio reciente; por lo tanto, la terapia con corticosteroides debe usarse con mucha precaución en estos pacientes.
Endocrino
Los corticosteroides pueden producir una supresión reversible del eje hipotálamo-pituitario suprarrenal (HPA) con el potencial de insuficiencia de glucocorticosteroides después de la suspensión del tratamiento. La insuficiencia adrenocortical puede deberse a una suspensión demasiado rápida de los corticosteroides y puede minimizarse mediante una reducción gradual de la dosis. Este tipo de insuficiencia relativa puede persistir durante meses después de suspender el tratamiento; por lo tanto, ante cualquier situación de estrés que se presente durante ese período, se deberá restituir la terapia hormonal. Si el paciente ya está recibiendo esteroides, es posible que deba aumentarse la dosis.
El aclaramiento metabólico de los corticosteroides disminuye en pacientes hipotiroideos y aumenta en pacientes hipertiroideos. Los cambios en el estado de la tiroides del paciente pueden requerir un ajuste en la dosis.
Infecciones
General
Los pacientes que toman corticosteroides son más susceptibles a las infecciones que las personas sanas. Puede haber disminución de la resistencia e incapacidad para localizar la infección cuando se usan corticosteroides. La infección con cualquier patógeno (viral, bacteriano, fúngico, protozoario o helmíntico) en cualquier parte del cuerpo puede estar asociada con el uso de corticosteroides solos o en combinación con otros agentes inmunosupresores. Estas infecciones pueden ser de leves a graves. Con dosis crecientes de corticosteroides, aumenta la tasa de aparición de complicaciones infecciosas. Los corticosteroides también pueden enmascarar algunos signos de infección actual.
Infecciones por hongos
Los corticosteroides pueden exacerbar las infecciones fúngicas sistémicas y, por lo tanto, no deben usarse en presencia de tales infecciones, a menos que sean necesarios para controlar las reacciones medicamentosas potencialmente mortales. Se han notificado casos en los que el uso concomitante de anfotericina B e hidrocortisona fue seguido de agrandamiento cardíaco e insuficiencia cardíaca congestiva (ver INTERACCIONES CON LA DROGAS , Inyección de anfotericina B y agentes reductores de potasio ).
Patógenos especiales
La enfermedad latente puede activarse o puede haber una exacerbación de infecciones intercurrentes debidas a patógenos, incluidas las causadas por Amoeba, Candida, Cryptococcus, Mycobacterium, Nocardia, Pneumocystis, Toxoplasma.
Se recomienda descartar amebiasis latente o amebiasis activa antes de iniciar la terapia con corticosteroides en cualquier paciente que haya pasado un tiempo en los trópicos o cualquier paciente con diarrea inexplicable.
De manera similar, los corticosteroides deben usarse con mucho cuidado en pacientes con infestación conocida o sospechada de Strongyloides (lombriz). En tales pacientes, la inmunosupresión inducida por corticosteroides puede provocar hiperinfección por Strongyloides y diseminación con migración larvaria generalizada, a menudo acompañada de enterocolitis grave y septicemia por gramnegativos potencialmente fatal.
Los corticosteroides no deben usarse en malaria cerebral.
Tuberculosis
El uso de corticosteroides en la tuberculosis activa debe restringirse a aquellos casos de tuberculosis fulminante o diseminada en los que el corticosteroide se utiliza para el manejo de la enfermedad junto con un régimen antituberculoso adecuado.
Si los corticosteroides están indicados en pacientes con tuberculosis latente o reactividad a la tuberculina, es necesaria una estrecha observación ya que puede ocurrir una reactivación de la enfermedad. Durante la terapia prolongada con corticosteroides, estos pacientes deben recibir quimioprofilaxis.
Vacunación
La administración de vacunas vivas o vivas atenuadas está contraindicada en pacientes que reciben dosis inmunosupresoras de corticosteroides. Se pueden administrar vacunas muertas o inactivadas. Sin embargo, la respuesta a tales vacunas no se puede predecir. Se pueden realizar procedimientos de inmunización en pacientes que reciben corticosteroides como terapia de reemplazo, por ejemplo, para la enfermedad de Addison.
Infecciones virales
La varicela y el sarampión pueden tener un curso más grave o incluso fatal en pacientes pediátricos y adultos que toman corticosteroides. En pacientes pediátricos y adultos que no hayan tenido estas enfermedades, se debe tener especial cuidado para evitar la exposición. Tampoco se conoce la contribución de la enfermedad subyacente y/o el tratamiento previo con corticosteroides al riesgo. Si se expone a la varicela, puede estar indicada la profilaxis con inmunoglobulina contra la varicela zoster (IGVZ). Si se expone al sarampión, puede estar indicada la profilaxis con inmunoglobulina (IG). (Consulte los prospectos respectivos para VZIG e IG para obtener información completa de prescripción). Si se desarrolla varicela, se debe considerar el tratamiento con agentes antivirales.
Oftálmico
El uso de corticosteroides puede producir cataratas subcapsulares posteriores, glaucoma con posible daño a los nervios ópticos y puede favorecer el establecimiento de infecciones oculares secundarias debidas a bacterias, hongos o virus. No se recomienda el uso de corticoides orales en el tratamiento de la neuritis óptica y puede aumentar el riesgo de nuevos episodios. Los corticosteroides no deben usarse en el herpes simple ocular activo.
PRECAUCIONES
General
Se debe usar la dosis más baja posible de corticosteroides para controlar la condición bajo tratamiento. Cuando sea posible reducir la dosis, la reducción debe ser gradual.
Dado que las complicaciones del tratamiento con corticosteroides dependen del tamaño de la dosis y la duración del tratamiento, se debe tomar una decisión de riesgo/beneficio en cada caso individual en cuanto a la dosis y la duración del tratamiento y si se debe usar una terapia diaria o intermitente. .
Se ha informado que el sarcoma de Kaposi ocurre en pacientes que reciben terapia con corticosteroides, con mayor frecuencia por afecciones crónicas. La interrupción de los corticosteroides puede resultar en una mejoría clínica.
Cardio-Renal
Como puede ocurrir retención de sodio con edema resultante y pérdida de potasio en pacientes que reciben corticosteroides, estos agentes deben usarse con precaución en pacientes con insuficiencia cardíaca congestiva, hipertensión o insuficiencia renal.
Endocrino
La insuficiencia corticosuprarrenal secundaria inducida por fármacos puede minimizarse mediante la reducción gradual de la dosis. Este tipo de insuficiencia relativa puede persistir durante meses después de suspender el tratamiento; por lo tanto, ante cualquier situación de estrés que se presente durante ese período, se deberá restituir la terapia hormonal. Dado que la secreción de mineralocorticoides puede verse afectada, se debe administrar sal y/o un mineralocorticoide al mismo tiempo.
Gastrointestinal
Los esteroides deben usarse con precaución en úlceras pépticas activas o latentes, diverticulitis, anastomosis intestinales frescas y colitis ulcerosa inespecífica, ya que pueden aumentar el riesgo de perforación.
Los signos de irritación peritoneal después de una perforación gastrointestinal en pacientes que reciben corticosteroides pueden ser mínimos o estar ausentes.
Hay un efecto mejorado debido a la disminución del metabolismo de los corticosteroides en pacientes con cirrosis.
musculoesquelético
Los corticosteroides disminuyen la formación ósea y aumentan la resorción ósea tanto a través de su efecto sobre la regulación del calcio (es decir, disminuyendo la absorción y aumentando la excreción) como inhibiendo la función de los osteoblastos. Esto, junto con una disminución en la matriz proteica del hueso secundaria a un aumento en el catabolismo proteico y una producción reducida de hormonas sexuales, puede conducir a la inhibición del crecimiento óseo en pacientes pediátricos y al desarrollo de osteoporosis a cualquier edad. Se debe prestar especial atención a los pacientes con mayor riesgo de osteoporosis (p. ej., mujeres posmenopáusicas) antes de iniciar la terapia con corticosteroides.
Neurosiquiátrico
Aunque los ensayos clínicos controlados han demostrado que los corticosteroides son efectivos para acelerar la resolución de las exacerbaciones agudas de la esclerosis múltiple, no muestran que afecten el resultado final o la evolución natural de la enfermedad. Los estudios muestran que se necesitan dosis relativamente altas de corticosteroides para demostrar un efecto significativo. (Ver DOSIFICACIÓN Y ADMINISTRACIÓN .)
Se ha observado una miopatía aguda con el uso de altas dosis de corticosteroides, que ocurre con mayor frecuencia en pacientes con trastornos de la transmisión neuromuscular (p. ej., miastenia grave) o en pacientes que reciben terapia concomitante con fármacos bloqueantes neuromusculares (p. ej., pancuronio). Esta miopatía aguda es generalizada, puede afectar los músculos oculares y respiratorios y puede provocar tetraparesia. Puede ocurrir una elevación de la creatinina quinasa. La mejoría clínica o la recuperación después de suspender los corticosteroides puede requerir semanas o años.
Pueden aparecer trastornos psíquicos cuando se usan corticosteroides, que van desde euforia, insomnio, cambios de humor, cambios de personalidad y depresión severa, hasta manifestaciones francamente psicóticas. Además, la inestabilidad emocional existente o las tendencias psicóticas pueden verse agravadas por los corticosteroides.
Oftálmico
La presión intraocular puede elevarse en algunos individuos. Si la terapia con esteroides se continúa durante más de 6 semanas, se debe controlar la presión intraocular.
Carcinogénesis, Mutagénesis, Deterioro De La Fertilidad
No se han realizado estudios adecuados en animales para determinar si los corticosteroides tienen potencial de carcinogénesis o mutagénesis.
Los esteroides pueden aumentar o disminuir la motilidad y el número de espermatozoides en algunos pacientes.
El embarazo
Efectos teratogénicos
Embarazo Categoría C.
Se ha demostrado que los corticosteroides son teratogénicos en muchas especies cuando se administran en dosis equivalentes a la dosis humana. Los estudios en animales en los que se administraron corticosteroides a ratones, ratas y conejas preñadas han arrojado una mayor incidencia de paladar hendido en la descendencia. No existen estudios adecuados y bien controlados en mujeres embarazadas. Los corticosteroides deben usarse durante el embarazo solo si el beneficio potencial justifica el riesgo potencial para el feto. Los bebés nacidos de madres que han recibido dosis sustanciales de corticosteroides durante el embarazo deben ser cuidadosamente observados para detectar signos de hipoadrenalismo.
Madres lactantes
Los corticosteroides administrados sistémicamente aparecen en la leche humana y podrían suprimir el crecimiento, interferir con la producción endógena de corticosteroides o causar otros efectos adversos. Debido al potencial de reacciones adversas graves en los lactantes a causa de los corticosteroides, se debe tomar la decisión de suspender la lactancia o suspender el fármaco, teniendo en cuenta la importancia del fármaco para la madre.
Uso pediátrico
La eficacia y seguridad de los corticosteroides en la población pediátrica se basan en el curso bien establecido del efecto de los corticosteroides, que es similar en las poblaciones pediátrica y adulta. Los estudios publicados proporcionan evidencia de eficacia y seguridad en pacientes pediátricos para el tratamiento del síndrome nefrótico (pacientes > 2 años de edad) y linfomas y leucemias agresivos (pacientes > 1 mes de edad). Otras indicaciones para el uso pediátrico de corticosteroides, por ejemplo, asma grave y sibilancias, se basan en ensayos adecuados y bien controlados realizados en adultos, bajo la premisa de que el curso de las enfermedades y su fisiopatología se consideran sustancialmente similares en ambas poblaciones.
Los efectos adversos de los corticosteroides en pacientes pediátricos son similares a los de los adultos (ver REACCIONES ADVERSAS ). Al igual que los adultos, los pacientes pediátricos deben ser observados cuidadosamente con mediciones frecuentes de la presión arterial, peso, altura, presión intraocular y evaluación clínica para detectar la presencia de infecciones, trastornos psicosociales, tromboembolismo, úlceras pépticas, cataratas y osteoporosis. Los pacientes pediátricos que son tratados con corticosteroides por cualquier vía, incluidos los corticosteroides administrados sistémicamente, pueden experimentar una disminución en su velocidad de crecimiento. Este impacto negativo de los corticosteroides en el crecimiento se ha observado en dosis sistémicas bajas y en ausencia de pruebas de laboratorio de supresión del eje hipotálamo-pituitario-suprarrenal (HPA) (es decir, estimulación de cosintropina y niveles plasmáticos de cortisol basal). Por lo tanto, la velocidad de crecimiento puede ser un indicador más sensible de la exposición a corticosteroides sistémicos en pacientes pediátricos que algunas pruebas de función del eje HPA comúnmente utilizadas. Se debe monitorear el crecimiento lineal de los pacientes pediátricos tratados con corticosteroides, y se deben sopesar los posibles efectos de crecimiento del tratamiento prolongado frente a los beneficios clínicos obtenidos y la disponibilidad de alternativas de tratamiento. Con el fin de minimizar los posibles efectos de crecimiento de los corticosteroides, los pacientes pediátricos deben ajustarse a la dosis efectiva más baja.
Uso geriátrico
Los estudios clínicos no incluyeron un número suficiente de sujetos de 65 años o más para determinar si responden de manera diferente a los sujetos más jóvenes. Otra experiencia clínica informada no ha identificado diferencias en las respuestas entre los ancianos y los pacientes más jóvenes. En general, la selección de la dosis para un paciente de edad avanzada debe ser cautelosa, generalmente comenzando en el extremo inferior del rango de dosificación, lo que refleja la mayor frecuencia de disminución de la función hepática, renal o cardíaca, y de enfermedades concomitantes u otra terapia con medicamentos. En particular, se debe considerar el aumento del riesgo de diabetes mellitus, retención de líquidos e hipertensión en pacientes de edad avanzada tratados con corticosteroides.
SOBREDOSIS
El tratamiento de la sobredosis es mediante terapia de apoyo y sintomática. En caso de sobredosis aguda, según el estado del paciente, la terapia de apoyo puede incluir lavado gástrico o emesis.
CONTRAINDICACIONES
Infecciones fúngicas sistémicas (ver ADVERTENCIAS , Infecciones fúngicas ).
Las tabletas DECADRON están contraindicadas en pacientes hipersensibles a cualquiera de los componentes de este producto.
FARMACOLOGÍA CLÍNICA
Los glucocorticoides, naturales y sintéticos, son esteroides adrenocorticales que se absorben fácilmente en el tracto gastrointestinal. Los glucocorticoides causan efectos metabólicos variados. Además, modifican las respuestas inmunitarias del organismo ante diversos estímulos. Los glucocorticoides naturales (hidrocortisona y cortisona), que también tienen propiedades de retención de sodio, se usan como terapia de reemplazo en estados de deficiencia adrenocortical. Sus análogos sintéticos, incluida la dexametasona, se utilizan principalmente por sus efectos antiinflamatorios en trastornos de muchos sistemas de órganos.
A dosis antiinflamatorias equipotentes, la dexametasona carece casi por completo de la propiedad de retención de sodio de la hidrocortisona y los derivados de la hidrocortisona estrechamente relacionados.
INFORMACIÓN DEL PACIENTE
Se debe advertir a los pacientes que no interrumpan el uso de corticosteroides de forma abrupta o sin supervisión médica. Dado que el uso prolongado puede causar insuficiencia suprarrenal y hacer que los pacientes sean dependientes de los corticosteroides, deben informar a los asistentes médicos que están tomando corticosteroides y deben consultar a un médico de inmediato si desarrollan una enfermedad aguda que incluya fiebre u otros signos de infección. Después de una terapia prolongada, la suspensión de los corticosteroides puede provocar síntomas del síndrome de abstinencia de corticosteroides que incluyen mialgia, artralgia y malestar general.
Se debe advertir a las personas que toman corticosteroides que eviten la exposición a la varicela o al sarampión. También se debe advertir a los pacientes que si están expuestos, se debe buscar consejo médico sin demora.
